Nebennieren Teil 1: Ihre Aufgaben im Hormonsystem & was eine Nebennieren-„Schwäche“ (NNS) bedeutet
Über das Thema Nebennieren und Nebennierenschwäche (NNS), bzw. primäre NN-Insuffizienz, habe ich in zahlreichen Beiträgen in diesem Blog schon einiges geschrieben, u.a. in der Hormonsystem-Serie. Allerdings reichte dies für ein systematisches Vorgehen, inkl. Selbsthilfe, nicht aus. Dies will ich mit dieser Serie nachholen.
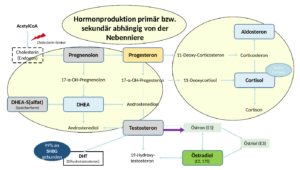
Zuständig sind die Nebennieren für große Teile der Produktion von Steroidhormonen wie Pregnenolon, Cortisol, Aldosteron, DHEA, DHEA-S und der Katecholamine bzw. Neurotransmitter Adrenalin und Noradrenalin. Selbst relevante Anteile der Gesamtproduktion von von Progesteron, das 17-α-OH-Progesteron sowie die Testosteron-Vorläufer Androstenedion und Androstendiol werden in den Nebennieren synthetisiert.
Das bedeutet: Ohne gut funktionierende Nebennieren läuft im Steroid-Hormonsystem (fast) alles auf Halbmast!
Die Top 5 der wichtigsten Dinge in diesem Artikel
- Die Nebennieren (NN) haben eine zentrale Rolle in Bezug auf die Synthese fast aller Steroid-Hormone
z.B. sind DHEA und DHEA-S zu >> 50% und >90% von der Nebenniere abhängig! - „Stress“ (-> psychisch und/oder physisch) stresst die Nebenniere, u.a. über hohes Cortisol
Zu wenig Kohlenhydrate, chronische Entzündungen, zu wenig Schlaf… - Die Ausschüttung der NN-Hormone wird über Hypophyse und Hypothalamus reguliert
Wobei hier „alles“ „alles“ beeinflusst, u.a. auch die Schilddrüse (über TRH/TSH). - Hohes Adrenalin (-> Stress) ist hier besonders kritisch,
da es zu noch mehr Cortisol-Ausschüttung führt. - All dies senkt potentiell die NN-Hormone Pregnenolon, DHEA(-S), Progesteron, & Co. weiter,
weswegen die Nebenniere etwas ist, was bei Problemen nicht übersehen werden sollte.
Wenn die Nebennieren ihre Arbeit nicht mehr gut verrichten, dann geht im Körper also einiges durcheinander, weil z.B. genug Cortisol extrem wichtig für die Regulierung des Energiestoffwechsels, aber auch des Immunsystems und der Hemmung von Entzündungsreaktionen ist. Fehlt dann irgendwann auch noch genug Pregnenolon, so fehlt es in Folge an allen anderen (abhängigen) Steroidhormonen, also u.a. DHEA, Progesteron, Testosteron und ebenfalls (Nor-) Adrenalin. Dann „geht nichts mehr“ oder eben ganz langsam, schlecht und ohne Stresstoleranz.
Wer nun an Erschöpfung bei Stress (psychisch und/oder physisch) und „Burnout“ denkt, der liegt ziemlich richtig. Alles was bei einer NNS den Körper „weiter stresst“ bzw. den Metabolismus über-kurbelt, wie z.B. zu später und zu wenig Schlaf, unterkalorische Ernährung bzw. zu wenig Kohlenhydrate, übertriebener Ausdauersport, „antreibende Substanzen“ werden problematisch. Wird irgendwo mehr „Gas“ gegeben, dann betrifft das auch die Nebennieren, welche nicht mehr „mithalten“ können bzw. von Hypothalamus (-> macht weniger CRH) und der Hypophyse (-> macht weniger ACTH), den Steuercomputern im Gehirn, gedrosselt werden. Hier sollte sich dann erst einmal um die Nebenniere gekümmert werden, bevor anderweitig (z.B. bei der Schilddrüse) „auf das Gaspedal gedrückt wird“.
O.K., was sind nun die Themen für Teil 1?:
- Was sind die Nebennieren eigentlich & was „machen“ diese im Kontext Steroid-Hormonsystem?
- Die Regulation der Nebennierenhormone (Hypothalamus-Hypophysen-Nebennieren-Achse, HPA-Achse)
- Nebennierenschwäche (NNS), primäre und sekundäre Nebenniereninsuffizienz, Morbus Cushing und Addison, Kryptisches AGS – was bedeutet was?
- Die Nebennierenschwäche verläuft in Phasen, chronische Stresszustände & die Schilddrüse spielen dabei oft eine wichtige Rolle
- Nebennierenschwäche durch Quecksilber (u.a. aus Amalgam) & Interaktionen mit Schilddrüse, GABA & Co.
- NNS, Hyper-Cortisolismus und die Schilddrüse(n Unterfunktion)
Etwas tun zu wollen, aber nicht zu wissen „wo man steht“ ist oft keine gute Idee. In den folgenden Teilen dieser Serie wird es deswegen praktisch:
- Teil 2: Diagnostik: Blutwerte, Cortisol-Tagesprofil mit DHEA & Co. im Speichel & Urin, Haar-Analysen, „Dexa“ & ACTH-Tests
- Teil 3: Grundlagen & Hinweise zur Ergänzung mit DHEA & Hydro-Cortison (Creme, 0,5%) – Blutwerte, Dosierungen, Tipps, Quellen
- Teil 4: Adaptogene (Rhodiola, Ashwaganda, Tulsi, Bacopa, Lakritze, Schisandra), Adrenal Cortex (Rinder-Nierenextrakt), 5-HTP und GABA + Produkte
- Teil 5: Optimieren mit Pregnenolon – DEM Ur-Steroidhormon, wichtig für Gedächtnisleistung, Lernfähigkeit, Haut, Müdigkeit und bei Depressionen
- Teil 6: Optimieren mit Progesteron (Creme) für Frau und Mann – für die Prostata, gegen PMS, starke Regelblutungen, etc.
Am Ende jeden Teils folgt dann mein übliches Fazit.
Hinweis: Hier geht es zu meiner Hormon-Serie.
Inhaltsverzeichnis für den Schnellzugriff
Was sind die Nebennieren eigentlich & was „machen“ diese im Kontext Steroid-Hormonsystem?
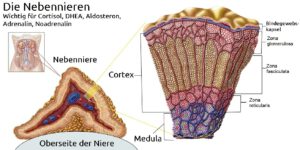
Nebennieren. Quelle: Wikimedia, Lizenz: CC BY-SA 4.0, Author: Schneli1
Die Nebennieren (Glandulae suprarenales) sind kleine Drüsen, die oberhalb der Nieren sitzen und eine zentrale Rolle in der hormonellen Regulation des Körpers spielen. Sie bestehen aus zwei Hauptbereichen: der Nebennierenrinde (Cortex) und dem Nebennierenmark (Medulla), die unterschiedliche Funktionen und Hormone haben. Der Cortex hat wiederum verschiedene Zonen (-> Zona glomerulosa, Zona fasciculata, Zona reticularis) in denen jeweils bevorzugt verschiedene Hormone und Katecholamine, wie (Nor)Adrenalin gebildet werden.
Wichtig: Die Nebennieren selber haben (außer der gemeinsamen Blutversorgung) und Ihrer Position nichts mit den Nieren zu tun und sind eigenständige Organe!
Was viele nicht bedenken ist, daß die Nebennieren nicht nur für Cortisol und DHEA zuständig sind, sondern auch die beiden „Basis“-Steroidhormone Pregnenolon und Progesteron, welche in relevanten Mengen auch in der Nebenniere produziert werden:
- Pregnenolon: Es ist DAS Steroid-Urhormon, wobei die Synthese in den Nebenniere >> 50% der Körpersynthese ausmacht!
- Hinweis: Ich kann gar nicht genug betonen, wie wichtig das ist! Aus Pregnenolon werden alle anderen Steroid-Hormone hergestellt!
- Progesteron: Bei Männern ca. 50-60% (-> Rest in den Hoden und anderen Geweben). Bei Frauen nach den Wechseljahren ca. 90%!
- Hinweis: Bei Frauen vor den Wechseljahren ist der NN-Anteil im Schnitt (über den Zyklus gerechnet) geringer (ca. 10%), weil hier die Ovarien (-> machen: Corpus luteum -> Gelbkörper) während der Lutealphase des Menstruationszyklus den größten Anteil des Progesterons im Körper produzieren.
- Wichtig: Die hormonelle Verhütung unterdrückt die natürliche Progesteronproduktion, da sie den Eisprung verhindert und damit die Bildung des Gelbkörpers ausschaltet.
Das bedeutet für Frauen mit hormoneller Verhütung: Irrsinn^3. Wird „hormonell verhütet“, dann sind die Frauen auf die Restproduktion von Progesteron durch die Nebenniere für alle anderen Aufgaben angewiesen, was mittelfristig „hinten und vorne nicht reicht“. Genau deswegen geht es, im Umkehrschluss, vielen Frauen während der Schwangerschaft so gut, weil hier die Plazenta die Progesteronproduktion ab dem zweiten Trimester übernimmt. Das ist dann förmlich eine „Progesteron-Party“. Insofern sind auch „negative Assoziationen“ von bioidentischem Progesteron mit Problemen Unsinn, weil a) der Körper sich nicht selber schädigt, speziell nicht während der Schwangerschaft!, und b) es beim „schädlichem Progesteron“ immer um nicht Körper-bioidentische synthetische Derivate (-> u.a. Progestine) handelt! Steht natürlich alles (oft verklausuliert) in den Studien – nur muss man dazu wissen „wie der Hase läuft“.
Besser bekannt sind die Nebennieren allerdings für folgende Hormone und (hormonartige) Katecholamine:
- Glukokortikoide: Regulieren den Energiestoffwechsel und Blutzuckerspiegel durch Förderung der Glukoneogenese und Fettmobilisierung, hemmen Entzündungsreaktionen und sie modulieren das Immunsystem, helfen bei der Stressbewältigung.
- Cortisol: Das Hauptglukokortikoid beim Menschen.
- Corticosteron: Zweitrangiges Glukokortikoid beim Menschen, und Vorläufer für Aldosteron in der Zona glomerulosa.
- Mineralkortikoide: Fördern der Natriumrückresorption und Kaliumausscheidung in den Nieren (Eletrolythaushalt), Regulation des Wasserhaushalts und des Blutdrucks, gesteuert durch das Renin-Angiotensin-Aldosteron-System (RAAS).
- Aldosteron: Das Hauptmineralokortikoid beim Menschen.
- Androgene: Eine Gruppe von Sexualhormone, wichtig für die Entwicklung sekundärer Geschlechtsmerkmale und in geringem Maße für die Libido.
- Dehydroepiandrosteron (DHEA): Das Hauptandrogen der Nebennieren. Vorläufer für Androstendion, Testosteron und der Östrogene in peripheren Geweben.
- Hinweis: Im Blut wird immer DHEA-S (sulfatierte Speicherform) und nicht DHEA gemessen, da DHEA sehr stark im Tagesverlauf schwankt!
- Dehydroepiandrosteron (DHEA): Das Hauptandrogen der Nebennieren. Vorläufer für Androstendion, Testosteron und der Östrogene in peripheren Geweben.
- Katecholamine: Spielen eine zentrale Rolle in der Stressreaktion (-> „Fight-or-Flight“) und der Regulation des kardiovaskulären Systems (Blutdruck, Durchblutung, Herzfrequenz). Produziert im Nebennierenmark als Teil des sympathischen Nervensystems.
- Adrenalin (Epinephrin): Hauptkatecholamin, ca. 80 % der Produktion, welche jedoch hauptsächlich über das sympatische Nervensystem, direkt vom Gehirn, gesteuert wird.
- Fördert zudem die Glukosefreisetzung aus der Leber (Glykogenolyse) und die Lipolyse.
- Noradrenalin (Norepinephrin): Ca. 20 % der Produktion. Ähnlich wie Adrenalin, jedoch stärker auf die Blutgefäße wirkend, wie Vasokonstriktion (Gefäßverengung), was den Blutdruck erhöht.
- Weniger Einfluss auf Herzfrequenz und Stoffwechsel als Adrenalin.
- Dopamin: in geringen Mengen und als Vorläufer von Adrenalin und Noradrenalin.
- Adrenalin (Epinephrin): Hauptkatecholamin, ca. 80 % der Produktion, welche jedoch hauptsächlich über das sympatische Nervensystem, direkt vom Gehirn, gesteuert wird.
- Intermediäre Produkte: In der Regel irgendwelche „Zwischenhormone“.
- 11-Deoxycortisol: Ein Zwischenprodukt in der Cortisolsynthese, hat selbst keine signifikante glukokortikoide Aktivität.
- 11-Deoxycorticosteron (DOC): Ein Zwischenprodukt in der Synthese von Aldosteron.
- 17-α-Hydroxy-Pregnenolon: Vorläufer für die Synthese von Cortisol (wird auch in den Gonaden gebildet)
- Androstendion: Ein direkter Vorläufer von Testosteron und Estron (wird auch in den Gonaden gebildet).
- Androstendiol: Zwischenprodukt für potentere Hormone (wird auch in den Gonaden gebildet).
Eine große Ergänzung bzw. Ergänzung in Bezug auf das DHEA ist noch wichtig: Die Nebennieren synthetisieren nicht nur DHEA, sondern auch DHEA-S, die sulfatierte Speicherform:
- Die Nebenniere ist das primäre Organ für die Wandlung, DHEA -> DHEA-S (-> Sulfotransferase 2A1, SULT2A1), ca. 90-95%, erst nachrangig kommt die Leber.
- Das Enzym Arylsulfatase C (ARSC) oder auch Steroidsulfatase ist für die Desulfatierung von DHEA-S zu DHEA verantwortlich. Dieses ist in verschiedensten Bereichen und Organen ausgeprägt, in der Regel beim „Verbraucher“, wo DHEA dann weiter in andere Androgene oder Östrogene, wie Estradiol oder Estriol, umgewandelt wird:
- Haut und Plazenta (in der Schwangerschaft) weisen die höchste ARSC-Aktivität auf, danach kommen
- Knochen, Gehirn und periphere Gewebe mit einer moderate bis hohen Aktivität, abhängig von lokalem Bedarf an freiem DHEA.
- Die Leber spielt hier jedoch eine untergeordnete Rolle und die Nebenniere ist hier faktisch irrelevant.
Auch wenn diese Aufzählung etwas „kompakt“ war, sollte klar werden, daß die funktionelle Wichtigkeit der Nebennieren, der Schilddrüse kaum nachsteht – zumindest in der Weise, wie deren Wichtigkeit verkannt und bei Problemen in der Regel auch nicht behandelt wird.
Die Regulation der Nebennierenhormone (Hypothalamus-Hypophysen-Nebennieren-Achse, HPA-Achse)
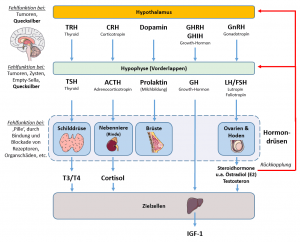
Grobe Übersicht über das Hypothalamus-Hypophysen-System und welche Hormone und Organe es (neben anderen) reguliert. Bildquelle (Grafiken): smart.servier.com. Lizenz: CC BY SA 3.0
Um das „System Nebenniere“ zu verstehen, u.a. warum die Nebennieren ggf. zu viel oder wenig Cortisol ausschütten, muss man das Regelsystem aus Hypothalamus und Hypophyse (-> dem „Zentralcomputer“ und dem „Steuermann“ für die Hormone) des Körpers verstehen, welche auch bei der Schilddrüse, mit „Steuerhormonen“ (u.a. TSH, TRH) die Organe dirigieren. Im Falle der Nebennieren sieht das Ganze folgend aus:
- Hypothalamus: Produziert das Corticotropin-Releasing-Hormon (CRH), das die Hypophyse stimuliert.
- Hypophyse: Setzt auf CRH hin das adrenokortikotrope Hormon(ACTH) frei (oder hält sich zurück), das auf die Nebennierenrinde wirkt und vor allem die Produktion von Cortisol stimuliert.
Die Nebennierenrinde setzt darauf hin Cortisol frei, was eine negative (zeitversetzte) Rückkopplung auf den Hypothalamus und die Hypophyse hat, um die ACTH- und CRH-Produktion zu hemmen. Die Feinregulation erfolgt durch zirkadiane Rhythmen (-> höchste Cortisolspiegel am Morgen, dann abnehmend) und Stressreize, welche die CRH- und ACTH-Freisetzung erhöhen.
Die DHEA Produktion wird ebenfalls durch ACTH reguliert, jedoch in geringerem Maße als Cortisol. Da DHEA weniger durch Stress beeinflusst wird, ist es wie seine sulfatierte Speicher-Version (DHEA-S) eher ein „Langzeitindikator“ für die Nebennierenfunktion.
Im nebenstehenden Bild ist die CRH->ACTH->Cortisol Regulierungskette, „in etwa“ illustriert. Ein zusätzliches Problem bei der Regulation von CRH und ACTH ist, daß chronische Entzündungen die Ausschüttung von Cortisol, das dämpfend auf das Immunsystem wirkt, über CRH und ACTH erhöhen. Das ist jedoch nicht gut, weil dies auf die Dauer auch die Infektanfälligkeit erhöht und u.a. auch zu Gewichtszunahmen und höherem Blutdruck führen kann.
Nebennierenschwäche (NNS), primäre und sekundäre Nebenniereninsuffizienz, Morbus Cushing und Addinson, Kryptisches AGS – was bedeutet was?
Im Blog schreibe ich immer von Nebennierenschwäche (NNS), was medizinisch gesehen nicht „korrekt“ ist, da diese „alternativmedizinische Bezeichnung“ in der Schulmedizin nicht definiert ist. Die Schulmedizin kennt hier nur die primäre und sekundäre Insuffizienz. Nun kann man vortrefflich streiten, was „Insuffizienz“ in diesem Kontext bedeutet: Schwäche, eingeschränkt, ungenügend, (absolut) unzureichend? Platt [2] schreibt auf Seite 121 zur NNS:
„Sie beruht auf der Theorie, dass funktionseingeschränkte Nebennieren nicht mehr genug Cortisol bilden können.“
Das nächste Problem: Die Schulmedizin geht bei einer primären Insuffizienz in der Regel von Morbus Addison, einer Autoimmunadrenalitis bzw. autoimmunen Ursache aus. Hierbei zerstört das körpereigene Immunsystem die Nebennierenrinde. Die sekundäre Insuffizienz der Schulmedizin beschreibt hingegen eine Fehlregulation von ACTH seitens der Hypophyse.
Die Realität sieht jedoch komplexer aus, weswegen ich die „Diagnose“ einer NNS als Oberbegriff für eine Dysregulation und/oder organische „Überstrapazierung“ der Nebenniere für zusätzlich sinnvoll halte. Um zu verstehen, was welcher schulmedizinische Begriff nun für einen Arzt bedeutet, möchte ich diese hier kurz vorstellen:
- Primäre Nebenniereninsuffizienz (auch Morbus Addison genannt): Impliziert eine direkte Schädigung (-> „Kaputt“) oder Funktionsstörung der Nebennierenrinde, wodurch die Produktion von Glukokortikoiden (u.a. Cortisol), Mineralokortikoiden (u.a. Aldosteron) und Androgenen (u.a. DHEA) vermindert ist.
- Cortisol ↓, Aldosteron ↓, DHEA(-S) ↓, ACTH ↑ (aufgrund fehlender negativer Rückkopplung), Renin ↑ (bei Aldosteronmangel).
- Sekundäre Nebenniereninsuffizienz: Eine Schädigung oder Funktionsstörung der Hypophyse, wodurch zu wenig ACTH produziert wird, was die Stimulation der Nebennierenrinde und die Produktion von Cortisol vermindert.
- Cortisol ↓, DHEA(-S) ↓, ACTH ↓ oder unangemessen niedrig, Aldosteron normal (-> wird primär durch das Renin-Angiotensin-Aldosteron-System (RAAS) reguliert und ist nicht von ACTH abhängig).
- Morbus Cushing: Wird durch ein ACTH-produzierendes Hypophysenadenom (kleiner Tumor, meist <10 mm) verursacht.
- Dies führt in Folge zu einer chronischen Überproduktion von Cortisol, die vielfältige Symptome wie Adipositas, Bluthochdruck, Diabetes und Osteoporose verursacht.
- Kryptisches AGS (-> oder nicht-klassisches (late-onset) AGS, adrenogenitales Syndrom): Eine Erkrankung, mit einer partiellen Defizienz des Enzyms 21-Hydroxylase (CYP21A2).
- Dies führt zu tendenziell mehr 17-OH-Progesteron (-> „Stauung“) -> tendenziell mehr Androstendion -> und in Folge oft auch mehr Testosteron. Da weniger 11-Deoxycortisol gebildet wird auch -> weniger Cortisol.
- Dadurch steigt ACTH (-> Kompensation), wodurch jedoch zu viel DHEA und noch mehr Androstendion gebildet werden, was in der Regelt auch DHT erhöht und bei Frauen zur Vermännlichung führt (-> mehr Testosteron/DHT) bzw. tendenziell aggressiven Männern mit viel Behaarung, die nicht „Stressresistent“ sind.
Unterschlagen wird bei all diesen Definitionen jedoch, daß z.B. zu viel Adrenalin im System ebenfalls die ACTH-Achse anregen kann -> mehr Cortisol. Eine chronisch hohe Adrenalinausschüttung, warum auch immer, kann das System Mensch jedoch nicht ewig durchhalten.
Insofern ist der Begriff NNS ein Oberbegriff für eine reversible Beeinträchtigung der Nebenniere bzw. des regulierenden Systems.
Die Nebennierenschwäche verläuft in Phasen, chronische Stresszustände & Adrenalin spielen dabei oft eine wichtige Rolle
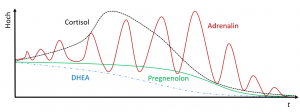
Eine Variante des Verlaufs von Cortisol, Adrenalin und der Steroidhormone im Verlaufe einer ‚Nebennierenschwäche‘.
Eine NNS ist aus meiner Sicht, in Ergänzung zu Platt [2], ein Zustandsverlauf mit mehreren Phasen, wie auch das nebenstehende Bild exemplarisch aufzeigt. Dazu gesellen sich verschiedene Ursachen. Alles endet in der Regel mit niedrigem Morgen-Cortisol, niedrigem DHEA, Progesteron und oft auch Adrenalin.
Deswegen gibt es auch nicht „die eine Behandlung“ in Bezug auf eine NNS, jedoch grundsätzliche menschenkompatible Lebenspraktiken, bioidentische Hormone und Adaptogene, die hilfreich bei der Behandlung und auch der Vorbeugung sind oder sein können. Diese beschreibe ich dann in Teil 3, 4, 5 und 6 der Serie.
Monokausale Diagnosen wie die vorgenannten Insuffizienzen und Morbus Cushing können in eine NNS „hineinspielen“, sind jedoch nicht die Hauptursache für die NNS um welche es mir in dieser Artikelserie geht. Weiterhin beinhalten die üblichen Gründe für eine sekundäre Insuffizienz nicht Quecksilber (u.a. aus Amalgam) als Grund für die Störung von Hypothalamus und Hypophyse. Das Thema Quecksilber vertiefe ich deswegen noch kurz im nächsten Abschnitt.
Eine typische NNS verläuft also in Phasen: Es ist ja nicht so, daß die Nebenniere oder die Regulation durch Hypophyse und Hypothalamus von einen auf den anderen Tag „streiken“. Die Gründe können vielfältig sein, wobei Stressoren aller Art: Psychisch-Emotional, Physisch, Umweltfaktoren & Gifte, die Ernährung & Co. wichtige Rollen spielen, speziell wenn Stressoren in Kombination auftreten. So können z.B. viele Dinge Cortisol (anfänglich) erhöhen, wie (zu) viel Adrenalin, chronische Entzündungen und „Stress“ aller Art, u.a.:
- zu wenig Schlaf,
- zu spät ins Bett -> Bringt das ganze zirkadiane System durcheinander!
- Meint: Die Nebenniere kann nicht regenerieren, der gestörte Schlafrhythmus kann die Cortisol-Ausschüttung (zeitlich) verschieben oder „flach machen“, was zu gesundheitlichen Problemen wie chronischem Stress, Entzündungen, und Stoffwechselstörungen führen kann.
- zu wenig Kohlenhydrate -> erhöht Cortisol (in ungünstiger Weise) um Kohlenhydrate über die Gluconeogenese zu mobilisieren.
- Meint: Der Körper macht dann Glukose aus nicht-Kohlenhydrat-Quellen wie Aminosäuren (Proteinen -> u.a. auch Muskeln) oder Glycerin (Fetten).
- zu viel Sport bzw. Belastung -> physischer Stress,
- zu viel psychischer -> u.a. Angst-, seelischer- bzw. emotionaler Dauer-Stress.
Das Problem ist daß, wenn vieles chronisch auftritt, es oft langfristig zu Problemen führt. Ist das Cortisol dauerhaft hoch, ist der Stress chronisch, kommt es dann langfristig, so wie ich es interpretiere, zu einer „Überlastung“ der Nebenniere, ggf. auch „kompensativen Gegenregelungen“ der Hypophyse und/oder des Hypothalamus, was sich dann in einem dauerhaft niedrigen Cortisol, aber auch einem abfallendem DHEA und Pregnenolon äußert.
Extrem wichtig ist in diesem Zusammenhang das Adrenalin. Die Adrenalin-Produktion wird nicht von ACTH, sondern direkt vom Gehirn, über das Sympatische Nervensystem, normal ohne Beteiligung von Hypophyse und Hypothalamus, gesteuert. Allerdings kann der Hypothalamus in einer Notsituation (-> „Fight or Flight“), noch zusätzlich die Adrenalin-Produktion anfordern (erhöhen). Und diese „Notsituationen“ können auch durch Dauerstress wie (Existenz-) Angst & Co. medial „erzeugt“ sowie durch unterkalorische Ernährung und Progesteronmangel begünstigt werden.
Wir erinnern uns: Adrenalin regt normalerweise die Hypothalamus-Hypophysen-Achse an, das Regulations-Hormon ACTH auszuschütten, was wiederum den Nebennieren(rinden) signalisiert, mehr Cortisol auszuschütten. Wenn zu viel Adrenalin zu viel Cortisol mobilisiert, sieht man dies der Regel an Cortisolwerten im Blut von deutlich über 25 µg/dl sowie einem entsprechenden K/Na-Verhältnis in den Haar-Werten. In Teil 2 gehe ich auf die verschiedenen Messverfahren und Wertebereiche noch im Detail ein.
Dauerhaft (chronisch) zu viel Adrenalin ist jedoch nicht gut. Wenn im Verlauf des Lebens, an einem Punkt auch die Adrenalinproduktion bzw. Ausschüttung schwindet, dann ist das Chaos komplett, Cortisol sinkt dauerhaft, der „Laden kracht zusammen“. Das ist ähnlich wie mit dem Prüfungsstress und der Erkältung danach: Der Stress erhöht Adrenalin, damit das Cortisol, was Entzündungen & Co. unterdrückt, die Energieproduktion aus Glukose fördert.
Das Problem: fehlt Cortisol (in ausreichendem Maß), dann kann sich dies u.a. „begünstigend“ auf:
- die Ausbreitung von Entzündungen auswirken, welche sich chronifizieren können.
- Zudem wird das Immunsystem geschwächt und
- viele Infektionen können vom Körper nicht mehr wirksam bekämpft werden.
- Auch werden Allergien gefördert, da eine überschießende Immunreaktion nicht mehr ausreichend unterdrückt bzw. gedämpft wird.
Niedrige Blutzuckerspiegel, niedriger Blutdruck, oft ausgedehnte Müdigkeit bzw. Schlappheit, Frösteln, Frieren, ggf. auch Muskel-, Gelenk- und Knochenschmerzen und Natriummangel (über Aldosteron vermittelt) können zusätzliche Symptome sein.
Je weniger Erholung das System bekommt, umso mehr Dauerstress, desto problematischer wird das alles. Deswegen sind Ruhephasen so wichtig, Smartphone und Abenteuerurlaub – speziell jedes mal irgend wo anders hin – ungut. Zumindest dann, wenn das Leben schon anstrengend und stressreich genug ist.
Nebennierenschwäche durch Quecksilber (u.a. aus Amalgam) & Interaktionen mit Schilddrüse & Co.
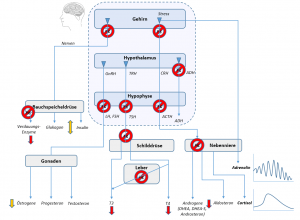
Auswirkungen von Quecksilber auf das Hormonsystem über De-Regulierung von Hypothese & Hypothalamus und Blockade wichtiger Enzyme und Organfunktionen. Bild Basierend auf Cutler [1]
Bei Labortests wird in der Regel zwar die vorhandene Hormonmenge als Wert bestimmt, aber nicht überprüft, ob die Rezeptoren (-> die Empfänger des Hormon-Signals) in Ordnung sind und ob die Regelmechanismen (u.a. Hypophyse, Hypothalamus, Organe) richtig auf das Vorhandensein bzw. die Menge oder den Mess- bzw. Blutwert eines Hormons reagieren.
Im nebenstehenden Bild sieht man, wie das Gehirn die Adrenalin-Produktion in der Nebenniere (über das sympatische Nervensystem) direkt, unabhängig von der HNNA (-> Hypothalamus-Hypophysen-Nebennieren-Achse), steuern kann. Die anderen Nebennierenhormone werden aber möglicherweise nicht in ausreichender Menge gebildet, weil die ACTH-Signalisierung bzw. Hypophyse und Hypothalamus durch Hg gestört sein können. Das gleiche gilt in der Regel auch für TSH (-> Schilddrüse, T3, T4) und oft auch für die Bauchspeicheldrüse (-> Insulin und Glukagon). [1]
Cutler gibt im Fall einer (substantiellen) Hg-Belastung an, daß es hier, durch „Unterbrechung der Ausschüttung der Steuerhormone“, oft zu niedrigen ACTH-Cortisol–Gesamtwerten, dadurch zu einer Suppression von Steroid-Hormonen, einer Überempfindlichkeit gegenüber Reizen, wie auch einer Schilddrüsen-Unterfunktion kommen kann. In Verbindung mit viel Adrenalin bei Stress, welches ja direkt über das sympatische Nervensystem von der Nebenniere angefordert wird, führt dies zu einem extrem schwer zu kontrollierenden zirkadianen Rhythmus mit einem Grundniveau schlechter körperlicher Leistung. Auch auf sozialer und der Beziehungsebene kann sich die negativ auswirken.
Wenige Menschen wissen z.B., daß Cortisol auch die Bildung des Enzyms Glutaminsynthetase im Gehirn bewirkt. Dieses Enzym ist notwendig, um Ammoniak aus dem Gehirn zu entfernen und es katalysiert die Umwandlung von Ammoniak (NH₃) und Glutamat zu Glutamin. Letztere sind beide wieder wichtig für die Produktion von GABA – einem weiteren, dämpfenden (bzw. beruhigenden) Neurotransmitter & dem Gegenspieler von Glutamat (-> exzitatorisch). [1]
Nebennierenschwäche durch die systemischen Auswirkungen von Entzündungen auf Cortisol, DHEA und Progesteron
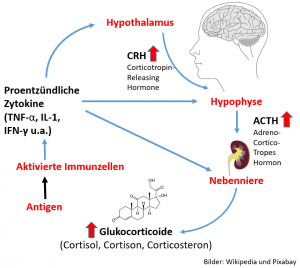
Zytokin induzierter Cortisolanstieg – der mittelfristig zur Nebennierenerschöpfung führen kann. Bild basierend auf Baehr [11].
- CRH (Corticotropin-Releasing Hormone) -> Signal vom Hypothalamus an die Hypophyse
- ACTH (Adreno-Cortico-Tropes Hormon) -> Signal der Hypophyse an die Nebenniere (NN)
- Die Nebenniere reguliert dann Cortisol hoch, solange sie es kann, mit Auswirkungen auf DHEA.
Hypothalamus & Hypophyse regulieren jedoch auch die anderen Steuerhormone, u.a. TRH und TSH für die Schilddrüse, so das alle „extreme“ immer systemische Auswirkungen haben. In diesem System gibt es quasi nichts, was nicht mit allem zusammenhängt!
Kommt es zu einer chronischen Entzündung, dann besteht die Gefahr, dass z.B. TNF-α bewirkt, das dauerhaft mehr Pregnenolon -> über Progesteron -> zu Cortisol gewandelt wird, was dann zu einem geringen Pregnenolon-Spiegel führen kann, was nicht gut wäre, da es u.a. die Basis für DHEA ist. Muss nicht sein, kann sein.
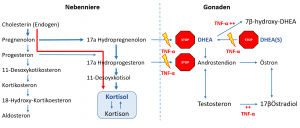
TNF-α (Zytokin) induzierter Cortisolanstieg (Progesteron-‚Steal‘) mit Erniedrigung von DHEA, Testosteron und weiteren Steroid-Hormonen. Bild basierend auf Baehr [11] & Straub [15].
Natürlich ist auch dieses Beispiel nur eines von vielen, welches ich in einem älteren Artikel zu chronischen und systemischen Entzündungen von mir entnommen habe. Das Beispiel zeigt jedoch auf, dass es viele Gründe für Probleme geben kann und das man bei der Suche systematisch und in Stufen vorgehen muss. Einfach „alles zu messen“ ist aus meiner Sicht keine Lösung, weil die Messwerte ja auch ausgewertet und in Kontext gesetzt werden müssen. So werden dann bei „zu viel messerei am Anfang“ oft übergeordnete und Lifestyle-Probleme übersehen, welche in der Regel die „ursächliche Ursache“ für viele Probleme sind.
NNS, Hyper-Cortisolismus und die Schilddrüse(n Unterfunktion)
Ein hohes Cortisol, in der Vorphase einer NNS, muss nicht nur viel Adrenalin als Ursache haben. Die Auswirkungen niedriger Schilddrüsen- (SD-) Werte (-> SD-Unterfunktion) auf die ACTH und Cortisol-Produktion sind ebenfalls komplex. Niedrige SD-Werte können vom Körper, hier speziell Hypophyse und Hypothalamus, auch als eine Art chronischer Stresszustand interpretiert werden, sodaß der Körper versucht, die verringerte Stoffwechselaktivität über das Cortisol auszugleichen:
- Die HHNA (Hypophysen-Hypothalamus-Nebennieren-Achse) wird aktiviert, um die Auswirkungen der Hypothyreose (SD-Unterfunktion) zu kompensieren.
- Dies führt in Folge zu einer erhöhten Ausschüttung von CRH und ACTH , wodurch die Cortisolproduktion in der Nebennierenrinde gesteigert wird.
- Gleichzeitig könnte eine Dysregulation der Rückkopplungsmechanismen der HHNA oder zusätzliche Stressfaktoren vorliegen.
Daß ein Stresszustand vorliegt, zeigt sich auch oft an niedrigen Schilddrüsenwerten (-> fT3, fT4) in Verbindung mit einem dafür zu niedrigen TSH. Das bedeutet, daß die HHNA entschieden hat, nicht mehr „Stoff“ von der Schilddrüse anzufordern.
In den dargelegten Fällen kann die Substitution von Schilddrüsenhormonen, wenn diese niedrig sind, ein kompensatorisch erhöhtes (z.B. >= 23 µg/dl) Cortisol durch eine Normalisierung der Schilddrüsenfunktion senken, was die Nebennieren entlasten würde.
Im Fall eines eher niedrigen (Blutwert, morgen, bis 8:30 Uhr) Cortisols (z.B. ~ <= 12 µg/dl) sollte erst einmal die Nebenniere mittels Cortisol-Tagesprofil (-> Teil 2) überprüft werden um genauer zu überblicken, was „eigentlich los“ ist. In keinem Fall sollten, bei niedrigen Morgen-Cortisolwert „einfach so“ mit der Gabe von Schilddrüsen-Hormonen begonnen werden. das steht sogar im Beipackzettel einiger Produkte. Denn: SD-Hormone „kurbeln den Metabolismus an“, was in Folge Auswirkungen über die HHNA-Achse auf die Nebenniere hat.
Die Auswirkungen der verschiedenen Baustellen im Körper sind sehr komplex! Deswegen schreibe ich im Blog auch immer wieder: Bevor die Schilddrüse „angegangen wird“ muss (zwingend) auch auf die Nebenniere geschaut werden.
Mein (Zwischen-) Fazit
Wer aufgepasst hat, der hat bemerkt, daß dieser Artikel nicht viele Referenzen nutzt. Aus A. Hall Cutlers Buch [1], die Hormonsystem-Serie, meine „Hormon-Fee“ und AdHoc-Recherchen habe ich in den letzten Jahren das Wissen aufgebaut um diesen Beitrag zu verfassen.
Was ich in Bezug auf diesen Beitrag hoffe ist, daß der Leser hier folgendes mitgenommen hat:
- Die Nebennieren haben eine zentrale Rolle in Bezug auf die Synthese (-> Produktion) fast aller primärer und vieler sekundärer Steroid-Hormone.
- DHEA und DHEA-S sind zu >> 50% und >90% von der Nebenniere abhängig!
- Auch wenn es die„Nebennieren-Schwäche“ (NNS) nach ICD-10 nicht gibt, sind oft multikausale Gründe die Ursache, welche von klassischen Diagnosen nicht abgedeckt werden.
- Bevor z.B. die Schilddrüse mit L-Thyroxin (T4) und ggf. Thybon (T3) unterstützt wird, sollte zwingend die Nebenniere geprüft und wenn nötig, unterstützt werden.
Der Körper ist ein System: „Alles beeinflusst alles“ und jeder Körper ist anders. Allerdings ist die „Betriebsanleitung für den Menschen“ immer ungefähr die gleiche. Dauerstress, egal welcher oder woher, gehört nicht dazu. Was nun im nächsten Schritt, speziell Diagnostisch, gemacht werden kann, erfahrt Ihr im zweiten Teil dieser Serie.
Links/Quellen
- [1] Amalgam Illness: Diagnosis & Treatment: What You Can Do to Get Better, How Your Doctor Can Help You, Andrew Hall, Ph.D. Cutler ,1. Juni 1999
- [2] Adrenalin Dominanz erfolgreich behandeln, Dr. Michael Platt, VAK Verlag, 2015, ISBN: 978-3-86731-167-0
Der „Rest“ findet sich in anderen Artikel über das Hormonsystem und Folgeteilen. Ich habe der Einfachheit in diesem Artikel auf die Angabe weiter dedizierter Quellen verzichtet.
Der Rest dieses Beitrages ist nur für eingeloggte Freunde des Blogs einsehbar. Bitte logge Dich ein, oder schaue unter dem Menüpunkt 'Freunde des Blogs' für weitere Informationen wenn ein ernsthaftes Interesse besteht hier weiter zu lesen.








Neuste Kommentare