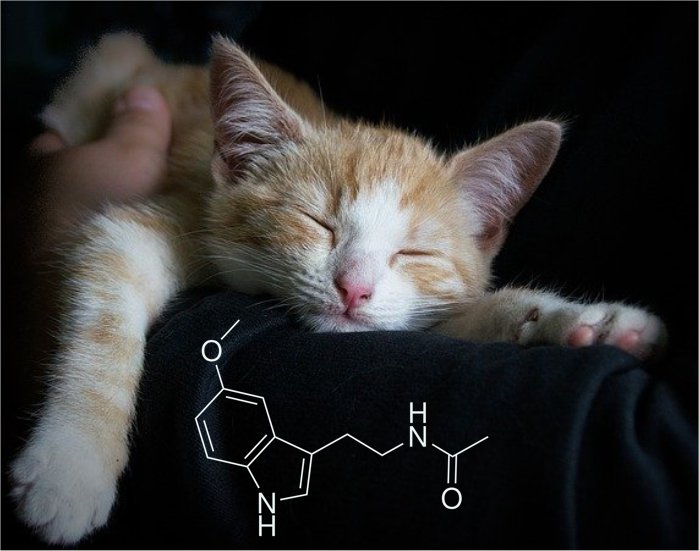
Vitamin B12 – Formen (Cyano-, Adenosyl-, Hydroxo- und Methylcobalamin), Urin- und Blutwerte, Dosierungen & die Magensäure
Vitamin B12. Quelle: Wikimedia, Autor: Azazell0, Lizenz GNU (GFDL)
Vitamin B12 war eines der ersten Themen mit den ich mich in Bezug auf die Umstellung auf eine damals rein und heute vorwiegend pflanzliche Ernährung beschäftigt hatte. Warum? Weil Vitamin B12 angeblich primär in tierischen Produkten vorkommt und ich diese eher weniger verzehre. Von einem Mangel sind jedoch auch viele ältere Menschen betroffen, welche sich ’normal‘ , also mit Fleisch, ernähren. Grundsätzlich sind alle Menschen betroffen, wenn Erkrankungen des Darms vorliegen oder Magensäureblocker eingenommen werden.
Ein Mangel an B12 kann in Folge zu schweren Schäden führen (u.a. Nervensystem & Neurotransmitter, Blutbildung, Energiestoffwechsel und ein hohes Homocystein), welche sich schleichend einstellen und ‚Alterskrankheiten‘ wie Demenz und Energielosigkeit befördern.
Nach dem was ich selber inzwischen (Anm.: 2024) an Blutwerten gesehen habe, gehe ich davon aus, dass der Mangel, bzw. die relative Unterversorgung, über 75% der Bevölkerung, quasi unabhängig von den Essgewohnheiten [25], betrifft – soweit diese Menschen nicht in substantiellen Mengen ergänzen! Die 75% setzten dabei nur minimale 400 pg/ml im Serum voraus, was auf Basis verschiedener Studien [8][18] als realer „unterster“ B12-Mangel-Wert angesehen werden kann, denn selbst 550 pg/ml (im Serum) scheinen noch kein optimaler Wert zu sein! [32]
Die Top 5 der wichtigsten Dinge in diesem Artikel
- B12 fehlt in der Realität vielen Menschen, auch Fleischessern und speziell im Alter
Wenig Magensäure oder ein fehlender „intrinsischer Faktor“ sind selbst für die Menschen die ergänzen problematisch. Auch von 500 µg am Tag kommt teils wenig an. - Die Referenzwerte (>= 200 pg/ml Serum oder >= 50 pmol/l Holo-TC) sind für den Mülleimer der Geschichte!
Nur nur aus meiner Sicht sollten es mindestens 600-800, besser ~ 800-1000 pg/ml im B12-Serumwert sein. - Die beste bzw. universalste Form ist Hydroxocobalamin, auf Cyanocobalamin ist zu verzichten.
Alternativ kann auch Methylcobalamin, optimal zusammen mit 5‘-Desoxyadenosylcobalamin, verwendet werden. - Als Dosierung, ohne Blutwerte, würde ich anfänglich 500-1000 µg Sublingual (unter der Zunge) 5-7 mal die Woche nutzen, später 3-4 mal.
Das vergrößert die Chance, das auch etwas ankommt. - Bei klinischem Mangel (< 200 pg/ml) ggf. auch subkutane Injektionen mit Hydroxo-B12
Ähnlich einer Thrombose-Spritze wird B12 als Hydroxo-B12 in Fettpolster (u.a. Bauchfalte) injiziert (z.B. Hevert). Kann man auch selber machen!
Worum geht es mir nun in diesem Artikel?:
- B12 Mangel – Woher kommt das B12 und wer ist betroffen und warum?
- Der größte Mangelfaktor?: Die fehlende Magensäure
- Warum einen B12 Mangel beheben? Etwas zu den Symptomen…
- Wie einen B12 Mangel feststellen (Diagnostik, uMMA-Test, etc.)?
- Indirekte ‚Feststellung‘ mittels Homocystein-Blutwert (günstig)
- MCH/MCV/Hb/Ery-Werte (großes Blutbild) als Indikatoren verwenden
- Was ist der ‚optimale‘ B12 Serumspiegel? und etwas zu Holo-TC Werten
- Welche Formen von B12 gibt es, was sind die Unterschiede?
- Hydroxocobalamin (HC)
- Methylcobalamin (MC)
- 5‘-Desoxyadenosylcobalamin (AC)
- Cyanocobalamin (CC)
- Ist Methylcobalamin in Bezug auf die Methylierung von Quecksilber gefährlich?
- Was ist mit Chlorella-Algen, Hefen, fermentierte Produkte wie Sauerkraut?
- Wie das B12 in der Praxis ergänzen (Oral, Injektion, Sublingual, Liposomal)
- Welche B12 Dosis ist angemessen?
- Welches B12 nutze ich bzw. würde ich nutzen?
Tipp: An dieser Stelle mag ich auch noch auf meine anderen Artikel zu Vitamin B12 hinweisen:
- Welches B12 ist das bessere – Cyanocobalamin, Hydroxocobalamin – oder ein Mix aus Adenosylcobalamin & Methylcobalamin?
- B12 Nachschlag – wenn Supplemente ggf. nicht so richtig wirken…
- Erhöhtes Krebsrisiko durch Vitamin B12, B9 und B6? – Wohl nicht so wie es in der ‘Zeit’ steht und Smolich es deutet….
Am Ende des Artikels folgt mein Fazit und kurz ein paar Sätze dazu was ich in Bezug auf Vitamin B12 selber mache.
Inhaltsverzeichnis für den Schnellzugriff
Vitamin B12 Mangel – Woher kommt das B12 und wer ist betroffen und warum?
Vitamin B12 wird nicht vom menschlichen Körper und auch nicht von Tieren direkt gebildet – sondern von (Darm-) Bakterien bzw. Mikroben, welche die Erde bedecken. Früher bekamen wir vermutlich B12, wenn wir aus einem Gebirgsbach tranken oder Wasser aus einem Brunnen schlürften, denn Studien zeigen [24], dass Vegetarier in Entwicklungsländern, die gefiltertes Wasser trinken, ein höheres Mangel-Risiko haben. Vorwiegend findet sich natürliches B12 in Fleisch bzw. Tierprodukten, wenn diese Tiere auf der Weide die entsprechenden Mikroben zusammen mit dem Gras fressen. Allerdings sind Tierprodukte, speziell aus der Mast- und Stallhaltung, nicht unproblematisch. Denn wenn die Tiere nicht auf der Weide grasen und anstatt dessen ‚Kraftfutter‘ bekommen, dann sind auch dort die B12-Werte „nicht gut“. So bekommen die Tiere heutzutage das B12 oft als Zusatz im Kraftfutter [9].
Nach einer Studie [25] auf Basis der Framington Daten (n=2999), hatten 61% der Menschen B12-Spiegel unter 350 pg/mL und 9% sogar unter 200 pg/mL ohne großen Unterschied in den Altersgruppen oder in Bezug auf die Ernährungsform, jedoch zugunsten eines höheren Milch und Fleischkonsums. Unter 200 pg/mL ist ein klinischer Mangel und 350 pg/mL ist auch nicht viel besser. Menschen die Supplemente nutzen (n=841) hatten dabei höhere Werte. Zu den Risikogruppen zählen in jedem Fall die Menschen mit chronischen Darmerkrankungen oder welche, die z.B. Magensäure-Blocker nutzen.
Jedoch haben Vegetarier, und vor allem Veganer, die größten Risiken in Bezug auf einen Mangel, da Vitamin B12 sich vorwiegend (aber nicht unbedingt ausreichend) in tierischen Produkten findet. Eine andere Theorie ist, das Vitamin B12 auch (durch Mikroben) im menschlichen Darm gebildet werden kann aber Zucker, Säureblocker, Antibiotika, Aspirin & Co. und sonstige ‚normale‘ Ernährung beeinflusst unsere Darmflora nach aktuellem Stand der Wissenschaft ggf. so stark negativ, so das die B12 bildende Bakterien sich dort nicht (mehr) in ausreichender Anzahl ansiedeln können bzw. nicht überleben [1]. Allerdings liegt mein Verdacht bei der fehlenden Magensäure (-> gleich mehr) – einem wichtigen Faktor für die Aufnahme von Vitaminen (u.a. B12), Proteinen und auch Spurenelementen.
Das Gute an Vitamin B12 ist, dass es der Körper wohl über sehr lange Zeit (ggf. mehrere Jahre) speichern kann (-> Depotwirkung). Ein Mangel kann sich also bei vormals vollen Depots und einer (vorwiegend) pflanzlichen Ernährung über Monate oder Jahre nicht bemerkbar machen. Genauso kann jedoch durch eine regel- oder intervallmäßige Ergänzung (mit hohen Dosierungen) ein Langzeitdepot aufgebaut werden.
Ich kann selber bestätigen (-> Bluttests), das mein B12 Spiegel vor den Start meiner pflanzlich dominierten Ernährung nicht gut war, also als ich noch Eier (1-4 pro Woche), Fleisch (ca. 1 mal pro Woche so 200 g), täglich Butter, und mehrfach die Woche Käse und Jogurt gegessen hatte (faktisch die „empfohlenen“ unteren DGE Werte). Insofern war es für mich sehr sinnvoll, dass ich mich zu Beginn meiner ‚voll-vegetarischen‘ Zeit mit Vitamin B12 beschäftigt hatte, denn ein B12-Mangel geht alle Menschen an – egal, wie sie sich ernähren!
Der größte Mangelfaktor?: Die fehlende Magensäure
Vitamin B12 gelangt typischerweise (über vorgenannte tierische) an Nahrungsproteine gebunden in den Körper. Damit wir Vitamin B12 aufnehmen können, müssen die Vitaminmoleküle zunächst mit Hilfe von genug Magensäure und Pepsin (-> ein Enzym für die Proteinverwertung) von diesem Protein getrennt werden. Sobald das B12 frei ist, verbindet es sich schnell mit einer anderen Art von Proteinbinder, der in den Speicheldrüsen, dem Magen, der Leber, der Bauchspeicheldrüse und anderen gastrointstinalen Organen entsteht. [30]
Wenn das wieder gebundene Vitamin B12 in den Dünndarm gelangt (wo der pH-Wert auf nahezu neutral angestiegen ist), brechen Enzyme aus der Bauchspeicheldrüse (-> Pankreasproteasen) das Vitamin wieder frei, so dass es sich nun mit einer Substanz mit dem eher prosaischen Namen Intrinsic Factor verbinden kann. Intrinsic Factor wird von Parietalzellen im Magen sezerniert (-> freigesetzt), den gleichen Zellen, welche die Magensäure produzieren und freisetzen.
Wir brauchen also Pepsin, das gibt es nur bei genug Magensäure – und wir brauchen Intrinsic Factor aus Parietalzellen, die bei einer atrophischer Gastritis (-> zu wenig Magensäure) verloren gehen. Vitamin B12-Mangel tritt so am häufigsten bei älteren Menschen auf, besonders bei denen, die eine atrophische Gastritis haben – und wenn die Magensäuresekretion bei älteren Menschen niedrig ist, ist auch die Pepsinproduktion reduziert.
Das schlimmste was in diesem Fall getan werden kann sind: Magensäureblocker, also Antazida, Protonenpumpen-Inhibitoren und H2-Blocker! Leider ‚fressen den Mist‘ sehr viele Menschen, was dann auch noch zu Mängeln bei Folat, B6, Zink, Eisen, Protein, etc. führt! Deswegen ist B12-Mangel auch bei Menschen verbreitet die sehr viele tierische Produkte essen.
Warum einen B12 Mangel beheben? Etwas zu den Symptomen…
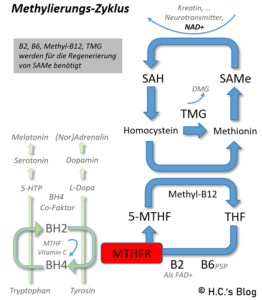
Der Methylierungs-Zyklus, MTHFR, Co-Faktoren wie B2, B6, B12, Folat, TMG und BH2/4 im Kontext.
Weil ein B12 Mangel ziemlich ungute Folgen haben kann, wie z.B.: Blutbildveränderungen, neurologische Störungen oder psychiatrische Auffälligkeiten. Im Kern brauchen wir Vitamin B12 als wichtigen Co-Faktor für den Methylierungs-Zyklus, der Homocystein zu Methionin recycelt und SAMe (S-Adenosylmethionin) aus SAH wieder herstellt. Fehlt nun ausreichend B12 (neben B2, B6 und Folat), oder ist der Serumspiegel zu niedrig, dann kann es u.a. zu folgenden Symptomen kommen:
- Probleme mit der Blutbildung (sichtbar über MCH, MCV im kleinen Blutbild)
- Chronische Erschöpfung und Müdigkeit, Muskelschwäche (Energiestoffwechsel), Leistungsschwäche
- Konzentrationsschwierigkeiten, Koordinationsstörungen, Gedächtnisstörungen (Neurologisch)
- Depressionen, Geistig-psychische Störungen, Psychosen – aber auch ein Demenzrisiko
- Schmerzen, Taubheit, Kribbeln, Lähmungen,
- Verstopfung, Durchfall und Entzündungen in z.B. Mund, Magen und Darm,
- Immunschwäche,
- etc.
Wer im nebenstehenden Bild schaut, der kann sich vielleicht vorstellen warum oben genannte Symptome auftreten: Denn ohne B12 funktioniert der Methylierungs-Zyklus nicht gut, BH4 wird nicht regeneriert und die wichtigen Neurotransmitter L-Dopa (+ Dopamin & Co.) und 5-HTP (+ Serotonin & Co.) werden nur eingeschränkt gebildet. Zudem ist auch die Synthese von Kreatin & Taurin negativ betroffen (-> Energiestoffwechsel, Muskeln) und NAD+ wird nur eingeschränkt aus Nicotinamid (NAM) gebildet – was dann ’so ungefähr alles‘ betrifft. Eine eingeschränkte DNA-Methylierung durch fehlendes SAMe ist dann nur noch ein Nebenschauplatz.
Also alles Sachen die nicht unbedingt sein müssen. Einen ‚Einsteiger‘– (jedoch nicht mehr unbedingt aktuellen) Überblick zur Diagnose und Folgen verleiht auch das Buch ‚Volkskrankheit Vitamin B12 Mangel‘ [3]. Allerdings denke ich, das dieser Artikel hier (plus die anderen B12-Artikel im Blog) inzwischen mehr zu bieten hat.
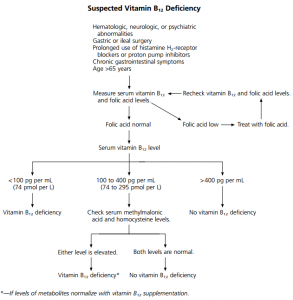
Wie einen B12 Mangel feststellen (Diagnostik, Serum, Holo-TC, uMMA-Test)?
Es gibt mehrere Wege B12 zu Messen. Die drei gängigen Verfahren sind:
- Serumwerte im Blut
- Holo-TC (Trans-Colbalamin) im Blut, sowie
- uMMA (Urinary Methylmalonic Acid) im Urin.
Allgemeinärzte sollten den B12 Serumwert (Blut) normalerweise als Kassenleistung messen, zumindest wenn jemand angibt, das er bei Veganer oder strenger Vegetarier ist. Zwar wäre der Test wichtig für viele Menschen, speziell bei einem Alter > 40 Jahre, aber die Kassenärzte werden streng budgetiert. Insofern ist es einfacher Ihren einen plausiblen Grund zu liefern als lange zu diskutieren 😉
Allerdings misst der Serum-Test alle B12-Formen, auch nicht bioverfügbare B12-Analoga und kann eine gute Versorgung vortäuschen, die nicht existiert. So können u.a. B12-Analoga (z.B. in Spirulina-Algen) und anderes den Serum-Wert verfälschen [29]:
„Der gewöhnliche Serums-Test misst einerseits Vitamin B12, das für den Körper überhaupt nicht verfügbar ist, weil es an Eiweiße gebunden ist (Haptocorrine), und andererseits sogar einige chemische Substanzen, die dem Vitamin B12 zwar entfernt ähnlich, aber biologisch unwirksam sind – die so genannten Vitamin-B12-Analoga. Zu guter Letzt scheinen auch die verwendeten Labormethoden Fehleranfällig zu sein, wie Kontrollstudien zeigen.“ [29]
Deswegen gibt es den Holo-TC Test. Dieser soll das bioverfügbare B12 messen, was an spezielle Transportmoleküle gebunden ist, die sogenannten Transcobalamine (TC). Aber auch dieser Wert stellt nicht fest ob das B12 was da ist auch „genutzt wird“.
Um zu schauen, ob das B12 was „da ist“ auch im durch den Stoffwechsel genutzt wurde, gibt es dann den uMMA-Test (-> Urinary Methylmalonic Acid) welcher im Urin ein Metaboliten des B12 Stoffwechsels (-> Methylmalonsäure) bestimmt. Insofern ist der Test auf Methylmalonsäure (nicht nur) meiner Ansicht nach die beste Variante um einen funktionellen B12-Magel festzustellen [19]. Dies bestätigt auch Dr. Kuklinski in einem Vortrag [20, Teil 4 ca. min. 13], wo er Blutbilder angibt, bei denen ein funktionaler bzw. intrazellulärer B12-Mangel selbst bei Serumwerten von 2000 pg/ml und sehr guten Holo-TC Werten vorhanden war!
Dennoch: Ich messe selber in der Regel nur (die günstigen) Serumwerte. Nur wenn Homocystein hoch ist, obwohl der Serum-B12 Wert „gut“ ist und auch andere B-Vitamine ergänzt werden nutze ich den uMMA-Test. Alternativ kann der uMMA-Test bei akzeptablem B12-Wert einmalig gemacht werden um grundsätzliche Probleme beim B12-Stoffwechsel auszuschließen.
Indirekte ‚Feststellung‘ mittels Homocystein-Blutwert (günstig)

Der Methylierungs-Zyklus, MTHFR, Co-Faktoren wie B2, B6, B12, Folat, TMG und BH2/4 im Kontext.
Alternativ kann auch der Homocystein-Wert (im Blut) überprüft werden. Dies ist eine nicht in der Nahrung vorkommende Aminosäure, welche als Zwischenprodukt des Zellstoffwechsels entsteht (-> u.a. Wandlung von Methionin zu Cystein). Da es giftig auf die Körperzellen wirkt, wird es normalerweise schnell weiterverarbeitet z.B. nach Methionin Re-Methyliert.
Dafür braucht der Körper dann die vier Vitamine: Folat (bei ~ 80% der deutschen im Mangel), Vitamin B6, B2 (oft vergessen) und Vitamin B12. Steht min. eines der Vitamine nicht ausreichend zur Verfügung, dann steigt der Homocystein-Spiegel an. So kann mit diesem einen günstigem Blutwert indirekt auf ausreichendes Vorhandensein dieser der wichtigen B-Vitamine getestet werden. Optimal soll dabei ein Homocystein-Wert von unter 8, besser <7,2 umol/L sein – und wenn das nicht passt muss eben Folat, B12 und ggf. B6 sowie die B2-Zufuhr konkret überprüft werden.
Allerdings braucht es für einen guten Homocystin-Wert keine optimalen B12 Spiegel! 300 pg/ml B12 im Serum reichen hier oft aus, was aber nicht für allen andere „Verbraucher“, u.a. in Bezug auf Kognitionsleistung, ausreicht [32]. Ich selber messe so in der Regel den B12-Serumwert zusammen mit Homocystein. Passt da etwas nicht, dann messe ich den uMMA-Wert, da ich B6, B2 und Folat ausreichend ergänze.
MCH/MCV/Hb/Ery-Werte (großes Blutbild) als Indikatoren für den B12-Status verwenden
Ein zu ein hoher MCV-Wert oder MCH-Wert kann, ausreichende Versorgung mit Folat vorausgesetzt, auf ein B12 Mangel hinweisen. So muss auch ein niedriger Hb-Wert (Hämoglobin) oder Erythrozyten Wert nicht zwingend auf einem Eisen-, Retinol- oder Kupfer-Mangel beruhen, sondern auch hier kann zu wenig B12 die Ursache sein.
Wenn Ihr also keinen B12 Test habt, jedoch ein „kleines oder großes Blutbild“, und dort MCV, MCH hoch sowie Hb sowie Erythrozyten niedrig sind, dann solltet Ihr auch mal nach Folat und dem B12-Spiegel schauen, denn mit beiden Mängeln ist mittelfristig nicht zu spaßen. Alternativ kann dieses auch auf eine Häm-Armut hinweisen, welche auch durch eine HPU hervorgerufen wird, weil es z.B. an Vitamin-B6 mangelt.
Was ist der ‚optimale‘ B12 Serum-Spiegel? & etwas zu Holo-TC Werten
Als Minimum für das Blutserum, also die Grenze zum klinischen Mangel, werden „offiziell“ in Deutschland 200 pg/ml angegeben. Leider ist das nicht die ganze Wahrheit, denn bereits ab Serumwerten unter 300 pg/ml steigen die Homocystein-Werte bereits an [7] und bei 556 pg/ml leiden immer noch die kognitiven Fähigkeiten von (alten) Menschen! [32]Einige Forscher raten so bereits ab einem Serumwert von unter 400 pg/ml zu genaueren Tests (-> uMMA & Homocystein-Wert). Erst Werte über 400 pg/ml gelten als ’sicherer‘ [8], wobei andere auch über 500 pg/ml als sinnvollen Mindestwert angeben [18], wobei unklar blieb „wie viel über“.
Die 500 pg/ml passen dann auch gut zu den Holo-TC-Werten die ich kenne, z.B. ein Holo-TC-Wert von 108 pmol/l bei einem B12-Serum von 492 pg/ml angegeben wird. Ein Holo-TC-Wert > 50 pmol/l gilt dabei als „gut versorgt“. Allerdings scheint dem nicht so! Es ist anzunehmen, das selbst Holo-TC Werte um 126 pmol/l nicht ausreichend sind [32]. Letztere entsprechen zwar of Serumwerten > 500 pg/ml, aber auch diese sind nicht für eine optimale Gehirnfunktion ausreichend [32].
Meint aus meiner Sicht: Ein Holo-TC-Wert von 50 pmol/l ist wohl, wie die 200 pg/ml, die Grenzen zur realen Mangelversorgung. Auch ein Holo-TC um 126 pmol/l ist dann immer noch nicht ausreichend um sicherzustellen, das die Versorgung optimal ist!
Natürlich kann man bei den Massenstudien nie ausschließen, das noch andere Faktoren fehlen und das der B12-Wert ggf. gar nicht das Problem war. Insofern muss man alle Angaben immer etwas kritisch hinterfragen. Mir geht es jedoch hier um optimale Werte und nicht Mindestwerte oder „die Kante“.
Daraus ist für mich letztendlich abzuleiten, das sichere B12-Serumwerte erst ab 600-800 pg/ml beginnen!
Ich selber strebe für mich deswegen einen Wert im Bereich im Blutserum von min. 800 und optimal >= 1000 pg/ml an. Gute Serumspiegel haben aus meiner Sicht noch einen anderen Vorteil: Der Körper hat ein Depot. Wenn es mit dem B12 „mal ein paar Wochen oder Monate nicht klappt“, dann sind Reserven da. Wer weiß wozu man diese mal benötigt.
Anekdote: Interessanter Weise schreibt Wright [30] u.a., dass die einzige Möglichkeit wie man sich mit ‚zu viel‘ B12 umbringen kann, ein Wanne „mit B12 gefüllt“ sein könnte in der man dann ertrinken würde.
Welche Formen von B12 gibt es, was sind die Unterschiede?
Vitamin B12, was ja letztendlich nur ein Oberbegriff ist, gibt es in verschiedenen Formen. Üblicherweise werden in Bezug auf die Supplementierung folgende vier Typen (die ich hier auch weitergehend bespreche) genannt:
- Hydroxocobalamin (HC) – ist eine sehr sichere und breit verwendete B12 Vorstufe – welche (wie alle anderen Formen) auch in die aktiven Formen gewandet werden muss (3 Stufen) – aber zudem positiv in Bezug auf die Entgiftung von Cyaniden und den NO Stoffwechsel wirken soll [21].
- 5‘-Desoxyadenosylcobalamin (AC) – ist zusammen mit Methylcobalamin eine der so-genannten ‚aktive Formen‘ – wobei auch diese Form erst einmal zu Cobalamin umgebaut wird und erst dann vom Körper aktiviert wird [22].
- Methylcobalamin (MC) – ist neben AC die zweite ‚aktive Form‘ von B12 und gilt allgemein als ‚Methylgruppendonator‘. Aber auch hier wird erst einmal die Methylgruppe abgespalten und das MC zu Cobalamin gewandelt.
- Cyanocobalamin (CC) – ist eine voll-synthetische Vorstufe von B12, welche vom Körper (aufwändig über 4 Stufen) in aktives B12 umgewandelt werden muss. Für mich nicht attraktiv. Zudem Fällt bei der Umwandlung noch eine Cyanid-Gruppe ab die entsorgt werden muss…
Grundsätzlich ist es wichtig zu verstehen, das alle drei ‚guten‘ Formen, oral eingenommen, erst einmal den Weg über Cobalamin machen, bevor Sie vom Körper unter zur Hilfenahme einer Methylgruppe (-> z.B. von 5-MHTF-Folat, SAMe oder Betain-TMG) zu MC oder entsprechend zu HC bzw. AC aktiviert wird [22]. Insofern ist, stand meines aktuellen Wissens, wohl relativ egal mit welcher (der drei guten) Formen man ergänzt [21][22].
Thakkar et al. [16] legen jedoch nahe, das die Gabe einer der als ‚aktive‘ Formen bezeichneten B12 Formen (-> Methylcobalamin und 5‘-Desoxyadenosylcobalamin) nicht immer ausreichend ist. Nach Paul et al. [22] ist dieses so, da es Gen-Mutationen gibt, bei denen die Konvertierung von MC bzw, AC zu Cobalamin gestört sein kann. Um dem zu begegnen ist AC+MC in Kombination und/oder HC zuzuführen. Aus Thakkar et al. [17]:
„Thereby, it is important to treat vitamin B12 deficiency with a combination of MeCbl and AdCbl or hydroxocobalamin or Cbl.“
Das Gleiche schreibt auch Peter Smith [23], welcher sich konkret zu den Gen-Polymorphismen äußert (COMT V158M VDR Taq) und hier konkret Tipps in Bezug auf die Form gibt.
Fazit der Übersicht: HC funktioniert wohl faktisch immer und AC fast immer – MC scheint jedoch bei einigen der Polymorphismen nicht (so) gut zu funktionieren – was in der Regel jedoch wenige Menschen betrifft. Wenn das B12 nach Ergänzung nicht steigen mag, dann empfiehlt er auch mal auf Lithium-Orotat zu schauen und das in geringen Dosen zu ergänzen – ohne konkrete eine Mengenangabe zu nennen. So weist auch Cutler im Kontext Quecksilber-Vergiftung auf Lithium hin – speziell wenn die Werte einer Haar-Analyse unterhalb der Nachweisgrenze liegen. Ich würde zudem auf die Magensäure schauen oder liposomale Zubereitungen versuchen.
Interessanter Fakt: Der uMMA-Test misst indirekt das AC (vereinfacht die Speicherform der Zellen von B12). Ist das Ergebnis niedrig, kann dies auch darauf hinweisen, das die Umwandlung von MC oder AC nach Cobalamin (die universelle Zwischenform) nicht funktioniert. In diesem Falle ist es nach meinem Kenntnisstand unbedingt geboten auch AC bzw. HC zu ergänzen!
Ist Methlycobalamin in Bezug auf die Methylierung von Quecksilber gefährlich?
Jetzt wird es noch mal spannend: Dr. Helmut B. Retzek weist darauf hin, das das Methyl im Cobalamin ggf. die Bildung (-> Methylierung) von Methyl-Quecksilber (MeHg) im Körper begünstigt [10]. Naturheilpraktiker R. Clemens unterstützt dabei die Annahmen von Dr. Retzek in Bezug auf das Risiko einer B12 Supplementation (in hohen Dosen) wenn eine Schwermetallbelastung vorliegt. Clemens empfiehlt dann die Gabe von Adenosylcobalamin bzw. max. 1 * die Woche ca. 1000 µg Methylcobalamin, wobei das ganze noch von Genetik (z.B. APOE2/3/4) und Stoffwechselstörungen wie HPU/KPU abhängig sei [11]. Es gibt aber auch die andere Meinungen, z.B. von Dr. med. Mutter:
„Die Gabe von Vitamin B12-Vorstufen kann den Mangel an SAM und Glutathion verstärken. Das kann bei Vergifteten zu einer Verschlechterung der Grundkrankheit führen. […] Wenn dagegen Methylcobalamin gegeben wird, dann sehen wir wiederum Verbesserungen. Es kommt in der Folge zu einer verstärkten Ausscheidung von Quecksilber…“
Wobei anzumerken ist, das Herr Mutter in diesem Fall die Verabreichung per Injektion bevorzugt. Ich habe inzwischen jedoch auch Stimmen von Dr. Mutter gelesen, das dieser durchaus auch die Gefahr der Methylierung von (anorganischen) Hg-Resten sieht. Verwirrend? Genau! Denn dieses hin und her wird bei weiterer Suche im Internet nicht besser, welche sofort eine Studie fand, welche die Methylierung von Quecksilber bestätigte [12]. Ich habe aber dann noch eine Erklärung für alle drei Stimmen gefunden, ebenfalls bei HP Clemens [13] mit Bezug auf eine andere Studie [5]:
„Methylcobalamin interagiert mit Quecksilber, in dem es dem anorganischen Hg2+ seine Methylgruppe spendiert, wodurch das organische, giftigere Methylquecksilber (MeHg) entsteht. Dadurch wird das Quecksilber jedoch nicht nur verändert und potentiell giftiger, sondern es wird auch mobilisiert. Aufgrund dieser Eigenschaft werden Methylgruppen – z.B. in Form von Methylcobalamin (aktives Vitamin B12) – von einigen Therapeuten zum Entgiften gegeben. […] Die alleinige Gabe von Methylcobalamin kann das Quecksilber zwar mobilisieren aber nicht immer ausleiten. Es kann dann eher zur Verschiebung der giftigen Schwermetalle in andere Organe beitragen (Chapman, 2000)“.
Eine weitere Suche hat dann noch zwei Studie zu Tage gefördert, welche die Methylierung von Hg durch Methylcobalamin belegen. Eine in Meerschweinchen [27], wobei hier auch Megadosen an Ascorbinsäure und Tetrahydrofolat ähnliches bewirkten, und eine andere durch Bio-Methylierung von Hg durch Methylcobalamin in Bakterien [28]. Dazu schreibt dann auch A. Hall Cutler etwas [31]: Im Kern, das die Methylierung von Hg im Körper
- a) insgesamt und speziell auch durch Methyl-B12 unwesentlich sei und
- b) eine Methylierung von Hg sogar wünschenswert sei, da dies die Ausscheidung von Hg befördern würde.
Ich verstehe Cutler in sofern jedoch nicht, als das Methylgruppen im Darm anorganisches Hg dort in MeHg umwandeln könnten, was dadurch fettlöslich wird und sich „besser“ im Körper verteilen kann. Genau das ist ja auch das Problem mit dem MeHg in Fisch. Im Falle, das jemand Hg bzw. Amalgam-Belastet ist und deutliches Unwohlsein nach der Einnahme oder Infusion hoher Dosen von Methylcobalamin hat, würde ich dies vorsichtshalber absetzten und andere Formen, wie zum Beispiel Hydroxo-B12 nutzen. In wie weit die Methyl-Gruppe von Metyl-B12 anderes macht als andere Methyl-Gruppen, die es ja Zahlreich im Körper gibt, kann ich leider nicht sagen.
Was ist mit Chlorella-Algen, Hefen, fermentierte Produkte wie Sauerkraut?
Dr. med. Mutter äußert sich recht positiv zu B12 in Chlorella [15]. Die Studienlage scheint hingegen recht übersichtlich, wobei ich folgendes gefunden habe [14]:
„Quantification of Me-Cbl was carried out by microbiological and chemiluminescence methods, and found to be 29.87±2 μg/100 g and 26.84±2 μg/100 g dry weight, respectively.“
Also um die 30 µg Methylcobalamin auf 100 g Trockenalgen (wobei Dr. Mutter 100 µg/100 g Chlorella angibt). Das ist jetzt nicht gerade der Hit, wenn man bedenkt das 1-2 TL am Tag (5 g?) dieser Algen die üblich zu lesende Verzehrempfehlung ist.
D. Davis (Buch: Becoming Raw) gibt verschiedenste Studien an nach denen das Vorkommen von richtigen Vitamin B12 (und insb. deren Mengen) ungesichert sei. Sie empfiehlt sich nicht auf eine B12 Versorgung mit Chlorella-Algen (u.a. bei einer pflanzlichen Ernährung) zu verlassen [4]. Dem kann ich mich nur anschließen – und würde ich mich ebenfalls nicht auf B12 in (eigenem) Sauerkraut und/oder Hefeflocken stützen.
Wie das Vitamin B12 in der Praxis ergänzen?
Vitamin B12 wird über verschiedene Wege im Darm resorbiert – aktiv (-> mittels des Transportproteins Haptocorrin, Pankreas-Enzymen und dem so-genannten Intrinsischem Faktor, IF) und passiv über die Diffusion (1-5%), wobei diese abhängig von der Menge an B12 ist [25]. Kisters schreibt u.a. [25]:
„Vitamin B12 ist in der Nahrung an Proteine gebunden und wird im Magen unter Einwirkung von Pepsin und Salzsäure aus der Proteinbindung freigesetzt. Die Resorption im Darm verläuft sowohl aktiv als auch passiv über Diffusion. Zunächst wird Cobalamin im Magen an von der Magenschleimhaut sezernierte Glykoproteine gebunden, im sauren Milieu des Magens zum größten Teil an das Transportprotein Haptocorrin, zum geringeren Teil an den Intrinsic Factor (IF).“
Der reale Bedarf an B12 bewegt sich wohl nur im geringen µg Bereich. Hochdosierte B12 Supplemente mit oft 1000 µg / Tag setzten hier denn auch auf die passive Diffusion, weil nicht jeder Mensch über genug Intrinsischem Faktor verfügt bzw. es andere Probleme mit den Transportproteinen bzw. der Aufnahme gibt. Am Markt verfügbar sind folgende Versionen:
- Mittels Depot-Injektion, ähnlich einer Thrombose-Injektion in das Fettgewebe, z.B. als Hydroxo-B12 von Hevert.
- Achtung: Es gibt auch Cyano-B12 als Injektion, dies sollte nicht verwendet werden!
- Sublingual, also eine Tablette, die man unter der Zunge zergehen lässt.
- Hinweis: Für mich die sinnvollste Variante zum Start.
- Oral als Kapsel oder Tablette zum schlucken – wobei die orale Einnahme nicht schlechter sein muss als die Injektion [8].
- Achtung: Allerdings muss es nicht bei jedem Klappen, speziell wenn der intrinsische Faktor fehlt. Deswegen ist die Kontrolle so wichtig!
- Liposomal, also als spezielle flüssige in Fettkügelchen verpackte Version, welche dann eine höhere Aufnahme als Oral oder Sublingual bieten soll.
- Problem: Gute Produkte zu finden!
Ich selber halte konzeptionell die sublinguale Aufnahme der oralen überlegen – allerdings gibt es eine Studie in Bezug auf (das eher ungünstige) Cyanocobalamin, die keine Unterschiede zwischen oraler ‚Schluckversion‘ und oral-sublingualer Aufnahme festgestellt haben will [6]. Alternativ gibt es auch Zahnpasta (z.B. von Sante Verde) mit B12 – leider meist in Form von Cyanocobalamin was für mich nicht in Frage kommen würde.
Wichtiger Hinweis: Hohe orale Dosierungen (ab ca. 200 µg) setzten dabei primär auf die passive Diffusion (1-5%) im Darm und können so auch bei fehlendem intrinsischem Faktor bzw. Problemen mit den Transport-Proteinen bzw. der Pankreas wirksam sein [25].
Welche Vitamin B12 Dosis ist angemessen?
Da nach landläufiger Darstellung überschüssiges B12 wieder ausgeschieden werden soll, dürfte es nach meiner aktuellen Kenntnis nach bei Ergänzung mit den üblichen Dosierungen (bis ca. 1 mg / Tag) in den ersten Wochen nicht zu einer Überdosierung kommen, wie auch Nutritionfacts.org bestätigt. Dort wird eine Tagesdosis von ca. 250 µg bzw. eine (einmalige) Wochendosis von 2500 µg (2,5 mg) angegeben. Da die B12 Aufnahme prozentual umso schlechter ist, je höher die Dosis ist – muss bei einer einmaligen Einnahme (je Woche) deutlich höher dosiert werden.
Wird die Ergänzung ausgehend von einer Mangelversorgung gestartet dann bieten sich nach meinem aktuellen Verständnis der Publikationen nach in der Regel eine Dosis von 1000 µg (1 mg) pro Tag an, welche dann einen Zeitraum von mehreren Wochen, ggf. Monte, eingenommen werden sollte um die Speicher zu füllen [8]. Für den maximalen Effet nutze ich auch gerne liposomale Varianten von B12, wobei es jedoch starke Qualitätsunterschiede gibt. In der Regel reichen jedoch die 1 mg Tabletten (Sublingual) aus, um die Serumspiegel deutlich zu erhöhen. Ist das B12 erst einmal aufgefüllt und auf einem sinnvollen Wert, reichen oft deutlich geringere Dosen als 1 mg / Tag um den Spiegel zu halten. Alternativ kann B12 mit 1 mg auch nur 2-3 mal die Woche eingenommen werden.
Weitere Überlegungen zum Bedarf an Vitamin B12 für „Pflanzenesser“
Inzwischen bin ich in für mich zu der Überzeugung gelangt, das vorwiegend pflanzlich essende Menschen klar mehr B12 brauchen als omnivoren, wobei der Verzehr von Fleisch und Tierprodukten keine Garantie. Ich kenne ältere Menschen, welche täglich Fleisch verzehren und welchen einen B12-Serumspiegel von < 200 haben.
Gundsätzlich denke ich, das der Verzehr von Fleisch & Co. ggf. gar nicht mal ’so viel‘ Vitamin B12 ‚an sich‘ zuführt (was auch eher in den Organen konzentriert ist) – sondern das es um einen indirekten ‚Einsparungseffekt‘ an B12 durch die Zufuhr von „fertigen Aminosäuren“ geht, welche primär in Fleischprodukten vorkommen (u.a. Kreatin, Carnitin, Taurin, etc.) und deren Synthese, wenn Sie nicht entsprechend zugeführt werden, B12 „verbraucht“.
Deswegen scheint es für mich (als vorwiegender Pflanzenesser) wichtig bei den Proteinen nicht zu ‚unteressen‘, auf ein vernünftiges Aminosäure-Profil zu achten und zumindest auch Kreatin und Taurin im sinnvollen Rahmen zu ergänzen. Wie viel Protein sollte es mindestens sein? Für mich selber habe ich es bei ca. 10-15% der Kalorien bzw. min 1,1 g Protein pro Kg Körpergewicht ausgemacht – bei viel Sport & Bewegung gerne etwas mehr.
Zu Interaktionen von Vitamin B12 mit anderen Substanzen
Nichts ist ohne Interaktionen und fast keine B12-Präparate achten darauf. So schreibt Dr. Kuklinski [19]:
„Vitamin-B12-Dauertherapien erhöhen den Biotinbedarf. Ohne flankierende Biotinmedikation verliert B12 seine Wirkung“
Es könnte also Sinn machen bei zu wenig zufuhr von Biotin über die Nahrung bzw. chronisch hoher Einnahme von B12 – auch Biotin entsprechend zu ergänzen. Allerdings sind auch genug aktives Vitamin B6 (P5P) und Folat (z.B. 5-MTHF Folat) im Kontext Methylierung / Homocystein wichtig, was ich ja im Abschnitt der Diagnose schon angesprochen hatte. Nichts im Körper ist eben ohne Interaktionen.
Mein Fazit – Was mache ich?
Nach allem was ich gelesen habe würde ich ein Supplement mit Hydroxocobalamin (HC) bevorzugen. Alternativ auch Methylcobalamin (MC) und 5‘-Desoxyadenosylcobalamin (AC) zusammen.
Ich präferiere selber die sublinguale (Tablette unter der Zunge) oder liposomale Aufnahme. Wenn B12 in Kapsel zugeführt wird, sollte auf genug Magensäure geachtet werden – also bitte Prüfen oder ggf. präventiv gleichzeitig mit dem B12 ein paar Gramm Ascorbinsäure (Vitamin C) bzw. Betain HCl einnehmen.
Wichtig jedoch: Wer eine Belastung mit Quecksilber (Hg) vermutet (z.B. mal Amalgam-Plomben gehabt), der sollte aus Sicherheit auf MC verzichten und besser mit HC ergänzen. Speziell von Infusionen mit MC würde ich absehen!
Die Methyl-Gruppe aus dem MC spielt bei der Ergänzung sowieso kaum eine Rolle in Bezug auf eine Versorgung mit Methlygruppen, denn diese wird erst einmal abgespalten, bevor das B12 im Körper „neu zusammengebaut“ wird: [22] (deepl.com):
„Es ist wichtig zu verstehen, dass bei der Umwandlung in aktive B12-Formen nicht der Methyl- oder Adenosyl-Ligand aus ergänzendem MeCbl bzw. AdCbl verwendet wird. Die Methylgruppe wird aus anderen Molekülen – 5-MTHF, SAM-e oder Betain – gewonnen, während die Adenosylgruppe in den Zellen synthetisiert wird.“
Da die Aufnahme über den Magen & Darm Trakt oft nicht funktioniert, u.a. wegen dem fehlenden intrinsischen Faktor, ist hier für mich „zu auffüllen“ primär Sublingual angesagt oder eben Liposomal. Wenn alles nicht hilft: Injektionen mit HC.
Eine Einzeldosis von 1 mg als Kapsel (HC oder AC & MC) wäre für mich jedoch in der Regel das tägliche Maximum. Höhere Tages- bzw. Einmaldosierungen können aber im Kontext von bestimmten Konstellationen nötig sein. In jedem Fall sollte die Ergänzung mit Blutwerten überprüft werden, u.a. für den Fall, das „nichts ankommen“ will. Dies ist wichtig, das auch die einzelnen Supplemente & Formen individuell unterschiedlich wirken!
Wenn alles nicht zu funktionieren scheint, ggf. eine Quecksilber-Belastung vorliegt würde ich noch auf den Folat-Status sowie auf das Lithium im Haar schauen (oft im Mangel bei Menschen mit Hg-Belastung). Lithium wird anscheinend für den B12-Metabolismus benötigt [26]. In jedem Fall sollten zumindest 600-800 pg/ml B12-Serum oder 120-150 pmol/l im Holo-TC Test angestrebt werden. Zumindest strebe ich das für mich an.
Welches B12 nutze ich bzw. würde ich nutzen?
Was nun konkret machen bei einem B12-Mangel bzw. welche B12-Supplemente kaufen? Folgende Produkte scheinen mir sinnvoll bzw. ich habe sie selber genutzt bzw. nutze Sie:
- Hydroxo-B12
- Seeking Health (2000 µg, 60 Lutschtabletten) – Hochdosis zum Auffüllen!
- AOR (1000 µg, 60 Tabletten) auch bei möglicher Quecksilber/Amalgam-Belastung & ohne Siliciumdioxid.
- Seeking Health (1000 µg, 60 Lutschtabletten) + 800 µg Folinsäure (B9, Folat-Variante)
- Hinweis: Alle Tabletten bitte unter die Zunge legen!
- Hydroxo-Adenosyl-B12-Kombi
- Seeking Health (2000 µg, 60 Lutschtabletten) – 1000 µg Hydroxo-B12 und 1000 µg Adenosyl-B12 – gute Kombi, Hochdosis zum Auffüllen
- Methyl-B12 – Nicht unbedingt bei Quecksilber-Belastung / Amalgam im Mund!
- Jarrows (1000 µg, 100 Lutschtabletten) als sublinguale Tablette – Preis-Leistungs-Sieger
- Jarrows (1000 µg mit Folat 400 µg und etwas B6-P5P 1,5 mg) – Eine sehr gute Methylierungs-Zyklus-Kombi auch für HPU’ler, Sublingual
- Methyl-Adenosyl-B12-Kombi – Nicht unbedingt bei Quecksilber-Belastung / Amalgam im Mund!
- Liposomales Methyl-B12 – Nicht bei Quecksilber-Belastung / Amalgam im Mund!
- Cal. Gold Nutrition (5000 µg) – z.B. zum initialen Auffüllen.
- Tipp: Besser so dosieren das max. 500 µg pro Dosis zugeführt werden.
- Cal. Gold Nutrition (5000 µg) – z.B. zum initialen Auffüllen.
- Optional, „für mehr Magensäure“:
Bei deutlichem Mangel sollte das vorgehen ggf. mit dem Arzt abgesprochen werden (-> eventuell bieten sich auch die bereits erwähnten Injektionen mit HC an). Ein Blutbild ist dann hilfreich um die Fortschritte zu kontrollieren – optimaler Weise natürlich ein uMMA Test, denn nur der kontrolliert ob das B12 auch in den Zellen ankommt und verwertet wird bzw. wurde.
Ganz wichtig: Eine Kontrolle ist auch deswegen unerlässlich, da es auch Supplemente gibt, welche nichts taugen bzw. nicht entsprechend wirken. Damit habe ich bereits eigene Erfahrungen gemacht. Es muss also nicht immer an genetischen oder anderen Faktoren liegen.
Ach ja: Wenn Ihr bei iHerb etwas bestellen solltet, dann gebt bitte den 5% Rabatt-Code „HER2060„ an – und tut mir damit einen kleinen Gefallen.
Links / Quellen
- [1] Darmbakterien – der Schlüssel zur Gesundheit, Zschoke, Dr. Anne K., Knaur Verlag
- [2] Plasma vitamin B-12 concentrations relate to intake source in the Framingham Offspring study, Tucker KL et al., Am J Clin Nutr. 2000 Feb;71(2):514-22.
- [3] Volkskrankheit Vitamin B12 Mangel, Thomas Klein, Hygeia Verlag
- [4] Becoming Raw – The essential Guide to raw vegan diets, B. Davis, RD; V. Melina, MS, RD, Book Publishing Company, 2010
- [5] The influence of nutrition on methyl mercury intoxication, Chapman et al., Environ Health Perspect. 2000 Mar; 108(Suppl 1): 29–56.
- [6] Replacement therapy for vitamin B12 deficiency: comparison between the sublingual and oral route, Sharabi, A. et al., Br J Clin Pharmacol. 2003 Dec; 56(6): 635–638.
- [7] The use of blood concentrations of vitamins and their respective functional indicators to define folate and vitamin B12 status., Selhub J. et al, Food Nutr Bull. 2008 Jun;29(2 Suppl):S67-73.
- [8] Vitamin B12 Deficiency, Robert C. OH, CPT, MC, USA, U.S. Army Health Clinic, Darmstadt, Germany, David L. Brown, MAJ, MC, USA, Madigan Army Medical Center, Fort Lewis, Washington
- [9] Supplementierung von Vitamin B12 bei peripartalen Kühen, Vetline.de, 24.03.2015 mit Verweis auf Obitz K, Fürll M (2014): Untersuchungen zur oralen Vitamin-B12-Substitution bei Kühen. Wien Tierarztl Monatsschr 101: 263–272.
- [10] Quecksilber-Entgiftung – mein Standpunkt – und Pubmed, Dr. Helmut B Retzek, 8.2.2015
- [11] Bei Schwermetallbelastung Vorsicht mit diesen Supplements, Heilpraktiker Reinhard Clemens, November 14, 2015
- [12] The Link Between Vitamin B12 and Methylmercury, Susan M Chemaly, ChemInform 35(7), DOI: 10.1002/chin.200407319
- [13] Gute Entgifter – schlechte Entgifter, Heilpraktiker Reinhard Clemens, Januar 9, 2016
- [14] Methylcobalamin–a form of vitamin B12 identified and characterised in Chlorella vulgaris., Kumudha A., Food Chem. 2015 Mar 1;170:316-20. doi: 10.1016/j.foodchem.2014.08.035.
- [15] Schlüssel zum Vitamin B12, Dr. J. Mutter, Die Wurzel Ausgabe 1/2014, Zu B12 – aber auch Chlorella & Quecksilber
- [16] Treatment of vitamin B12 deficiency–Methylcobalamine? Cyancobalamine? Hydroxocobalamin?—clearing the confusion, K Thakkar & G Billa, European Journal of Clinical Nutrition volume 69, pages 1–2 (2015)
- [17] Neuroenhancement with Vitamin B12—Underestimated Neurological Significance, Uwe Gröber, Nutrients. 2013 Dec; 5(12): 5031–5045., Published online 2013 Dec 12. doi: 10.3390/nu5125031
- [18] Die Blutwert-Lüge: Warum Laborwerte falsch sind und uns krank machen Taschenbuch, Miryam Muhm, Europa Verlag, 2016
- [19] Zur „Gefährlichkeit“ von Vitaminen und Mikronährstoffen, Dr Bodo Kuklinski, OM & Ernährung, Nr. 27 2009
- [20] Dr. med. sc. Bodo Kuklinski Wie therapiert man eine Mitochondriopathie? Mitochondriale Zytopathie eine Mitochondrien Erkrankung Ein Lehrvortrag in 6 Teilen, Wien Sept. 2016, eine IMMA Veranstaltung
- [21] Best Type of B12? Methylcobalamin vs Cyanocobalamin vs Other Forms, Regev Elya, January 19, 2019
- [22] Comparative Bioavailability and Utilization of Particular Forms of B12 Supplements With Potential to Mitigate B12-related Genetic Polymorphisms, Cristiana Paul, MS and David M. Brady, ND, DC, CCN, DACBN, Integr Med (Encinitas). 2017 Feb; 16(1): 42–49.
- [23] How you choose the right type of B12 for your individual Genetics, Peter Smith, Balancing Brain Chemistry
- [24] Association of Vitamin B12 Deficiency and Use of Reverse Osmosis Processed Water for Drinking: A Cross-Sectional Study from Western India, Ekant Surendra Gupta et al., J Clin Diagn Res, 2016 May;10(5):OC37-40. doi: 10.7860/JCDR/2016/19621.7864. Epub 2016 May 1.
- [25] Plasma vitamin B-12 concentrations relate to intake source in the Framingham Offspring study., Tucker KL, Am J Clin Nutr. 2000 Feb;71(2):514-22.
- [26] Heavy Metal Detox with Dr. Christopher Shade, Rational Wellness Podcast #54, Dr. Ben Weitz, April 2018
- [27] A relationship between vitamin B12, folate, ascorbate, and mercury uptake and methylation., Zorn NE, Smith JT, Life Sci 1990; 47:167 – 173
- [28] Molecular basis of bacterial resistance to organo mercurial and inorganic mercuric salts., Walsh CT, Distefano MD, Moore M, Shewchuk LM,Verdine GL, FASEB J1988; 2:124 – 130.
- [29] Holo TC Test – Der Holo-TC-Test misst das biologisch verfügbare Vitamin B12 im Blut. Er ist sehr genau und der früheste Marker eines Mangels. Auswertung, Ablauf, Kosten., Dr. Schweighart Verlag
- [30] Ein Lob der Magensäure – Natürliche Linderung von Sodbrennen, Reflux und Verdauungsbeschwerden, Jonathan V. Wright, M.D., Lane Lenard, Ph.D., Kopp Verlag, ISBN: 978- 3864455223
- [31] Re: methylation and mercury, Andrew Hall Cutler, Onibasi.com, 22.5.2010
- [32] Vitamin B12 Levels Association with Functional and Structural Biomarkers of Central Nervous System Injury in Older Adults, Alexandra Beaudry-Richard et al., Annals of Neurology, 10 February 2025 doi: 10.1002/ana.27200
Weitere Links
- Dr. med Mutter zu B12 und Schwermetallausleitungen: ‚Schlüssel zum Vitamin B12‘
- Vitamin B12-Kontroverse – Prof. Claus Leitzmann und Dr. Joachim Mutter im Interview
Der Rest dieses Beitrages ist nur für eingeloggte Freunde des Blogs einsehbar. Bitte logge Dich ein, oder schaue unter dem Menüpunkt 'Freunde des Blogs' für weitere Informationen wenn ein ernsthaftes Interesse besteht hier weiter zu lesen.







Neuste Kommentare