Cholesterin zu hoch, Steroid-Hormone zu niedrig – Schilddrüsen-Unterfunktion (und T3 Mangel) als Ursache?

Cholesterin & Hormonsystem – Zusammenhänge? Quelle: Pixabay
Hohes Cholesterin ist historisch immer ein Blutwert gewesen, der mit einer Schilddrüsenunterfunktion assoziert war. Bevor man die freien Schilddrüsenhormone messen konnte, wusste dies faktisch jeder Arzt.
In meinem Artikel zu Cholesterin von vor über 2 Jahren ging ich bereits vielen Fragen nach, u.a.:
- Ursachen von hohen Cholesterin-Werten
- Ursachen von niedrigen Cholesterin-Werten,
- warum Cholesterin-Senker so katastrophal sind,
- was ein (historisch) optimaler Cholesterin-Spiegel ist,
- was das alles mit dem Hormonsystem zu tun hat,
- was der Unterschied zwischen ’selbst gemachten‘ (endogenen) und zugeführtem (Nahrung) Cholesterin ist und was das alles mit der Ernährung zu tun hat sowie
- was das alles mit der Schilddrüse und (f)T3 zu tun hat.
Nun wollte ich noch einmal tiefer die Zusammenhänge mit den Schilddrüsenhormon T3 betrachten. Themen sind:
- Hohe (LDL-) Cholesterin Werte durch Schilddrüsen-Unterfunktion?
- Mehr oxidiertes LDL (oxLDL) durch eine SD-Unterfunktion
- Weniger Steroid-Hormone bei einer SD-Unterfunktion (bzw. zu wenig T3)
- Weniger LDL bei einer SD-Überfunktion
- Vielfältigste Probleme bei zu wenig (f)T3 – Hormonsystem, Energiestoffwechsel, Apoptose & Co.
Tipp: In meiner Seite über Fette habe ich dann noch viel mehr Infos zu Fetten & Co. verlinkt. U.a. auch Infos zu den verschiedenen Formen von Cholesterin (LDL, HDL, VLDL, oxLDL, etc) – etwas das in der ganzen Diskussion um Cholesterin oft vernachlässigt wird.
Inhaltsverzeichnis für den Schnellzugriff
Hohe (LDL-) Cholesterin Werte durch Schilddrüsen-Unterfunktion?
Zum Thema Cholesterin & Schilddrüse hatte ich letztens verschiedene Gespräche mit Betroffenen. Diese berichteten mir u.a., das Sie in der Phase der Schilddrüsen-Unterfunktion – bei faktisch gleicher Ernährung in Bezug auf die Zusammensetzung & der Makro-Nährstoffe (Fett, Protein, KH) – auf einmal recht hohe Cholesterinwerte hatten. Damit meine ich Anstiege von 160 mg/dl auf über 250 mg/dl – oder mehr (je nach Ausgangswert).
Nach (erfolgreicher) Behandlung der SD-Unterfunktion, u.a. durch Gabe von L-Thyroxin (und ggf. T3/Thybon), normalisierten sich die Werte dann recht schnell in Richtung auf das Ursprungsmaß. Das ganze ist auch in der Wissenschaft nicht unbekannt:
„Subclinical hypothyroidism (SH) is associated with lipid disorders that are characterized by normal or slightly elevated total cholesterol levels, increased LDL, and lower HDL.“ [1]
Meint: Bei einer Schilddrüsenunterfunktion gibt es Probleme mit dem (Leber-) Fettstoffwechsel, so das es zu einer Erhöhung von LDL und einer Senkung von HDL kommt – also genau das, was man eigentlich nicht braucht.
![Effekte von Schilddrüsen-Hormonen auf den Fettstoffwechsel. Quelle: [3]](https://hcfricke.com/wp-content/uploads/2018/12/thyroid-hormones-300x297.jpg)
Effekte von Schilddrüsen-Hormonen auf den Fettstoffwechsel. Quelle: [3]
„Overt hypothyroidism is characterized by hypercholesterolaemia and a marked increase in low-density lipoproteins (LDL) and apolipoprotein B (apo A) because of a decreased fractional clearance of LDL by a reduced number of LDL receptors in the liver.“ [1]
Da die SD-Hormone auch das Cholesterinester-Transferprotein (CETP) und die Hepatische Triglycerid-Lipase (HL) beeinflussen sind auch HDL und VLDL betroffen.
„The low activity of CETP, and more specifically of HL, results in reduced transport of cholesteryl esters from HDL2 to very low-density lipoproteins (VLDL) and intermediate low-density lipoprotein (IDL), and reduced transport of HDL2 to HDL3.“
Ich fand das ‚Krass‘, da ich den Zusammenhang von T3/T4 mit Cholesterin noch nie gelesen oder gehört hatte!
Mehr oxidiertes LDL (oxLDL) durch eine SD-Unterfunktion
Wer meinen Artikel zu Fetten gelesen hat – der weiß ggf. noch, das gerade das oxidierte LDL Cholesterin (oxLDL) die ‚Adern verkleistert‘ und das dies das wirklich problematische Cholesterin ist. Nun führt wohl auch eine Schilddrüsenunterfunktion nicht nur zu mehr LDL, sondern auch zu mehr oxLDL! Aus der Studie:
„Moreover, hypothyroidism increases the oxidation of plasma cholesterol mainly because of an altered pattern of binding and to the increased levels of cholesterol, which presents a substrate for the oxidative stress.“ [1]
Um LDL gegen Oxidation zu schützen ist dann wohl insbesondere genug T3 sehr wichtig [2][11], wobei dann das oxLDL auch zur mehr vaskulärer ROS und final Arteriosklerose führen kann (bei längerer Unterfunktion) [11].
Weniger Steroid-Hormone bei einer SD-Unterfunktion (bzw. zu wenig T3)
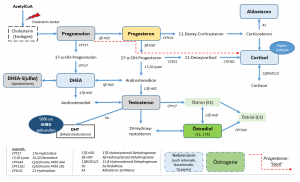
Das Steroid-Hormonsystem (inkl. Enzyme). Anm.: Blaue Kästen sind Hormone die von der Nebenniere gebildet werden.
T3 ist für die endogene Cholesterin-Synthese sehr wichtig, welche die Basis für die Steroid-Hormonsynthese darstellt (-> Pregnenolon, Progesteron, DHT, Testosteron, Estradiol & Co.). Warum? T3 beeinflusst die HMG-CoA-Reduktase positiv:
„Thyroid hormones induce the 3-hydroxy-3-methylglutaryl-coenzyme A (HMG-CoA) reductase, which is the first step in cholesterol biosynthesis.“ [3]
Wer sich erinnert: Cholesterin-Senker hemmen ja die HMG-CoA-Reduktase, und würgen ja damit die Steroid-Hormonsynthese ab. Wichtig: Körpereigenes Cholesterin ist wichtig, der Abbau von extern zugeführtem in der Leber jedoch auch (-> über mehr LDL-Rezeptoren). Ohne genug T3 geht es im Körper also dreifach schief: Zu viel a) oxidiertes und b) exogenes LDL was nicht abgebaut wird, jedoch zu c) wenig endogenes LDL für die Steroid-Hormonsynthese.
Anbei deswegen auch noch einmal das Schaubild zur Steroid-Hormon Synthese. Wenn da vom Körper selbst Gemachtes LDL-Cholesterin fehlt – dann fehlt der Treibstoff für alles weitere im Tank. Interessanter Weise wird dann gerade Pregnenolon nicht gemessen, so das dass dann auch nicht weiter auffällt.
Weniger LDL bei einer SD-Überfunktion
Interessant ist, das es bei einer Überfunktion der SD wohl zu einer umgekehrten Lage kommt: Weniger Gesamt-Cholesterin, insb. LDL sollen die Folge sein:
„Hyperthyroidism exhibits an enhanced excretion of cholesterol and an increased turnover of LDL resulting in a decrease of total and LDL cholesterol, whereas HDL are decreased or not affected.“ [1]
Natürlich ist eine Überfunktion auch kein unbedingt wünschenswerter Zustand.
Vielfältigste Probleme bei zu wenig (f)T3 – Hormonsystem, Energiestoffwechsel, Apoptose & Co.
Es ist für mich schlussendlich kein Wunder mehr, das Menschen mit einer SD-Unterfunktion schlecht schwanger werden, Probleme mit der Periode & eine verminderte Libido haben, etc. Ohne genug T3 ist nix los im Hormonsystem. Das der Energiestoffwechsel ohne T3 nicht funktioniert und die Mitochondrien einen direkten T3-Rezeptor (p43) haben ist ja fast schon ein alter Hut [6][7][8]. Nur mal so zum groben Überblick [8]:
„T3 mitochondrial pathway affects cell differentiation, apoptosis, and transformation. “ und „involvement of this mitochondrial pathway in the determination of muscle phenotype, glucose metabolism, and thermogenesis.„
Meint: Ohne T3 kein ‚vernünftiger‘ Glukose-Stoffwechsel, ggf. kein Muskelaufbau, Probleme mit der Körpertemperatur, mit der Zell-‚Ausmüllung‘ (-> Apoptose), etc. Gerade deswegen ist ein guter fT3-Wert (also deutlich mehr als die unteren ‚Normwerte‘) so elementar wichtig – wie auch das Beispiel Cholesterin aufzeigt. T3 ist jedoch auch, wie schon erwähnt, für den Insulin- und Glukose Stoffwechsel (-> Kohlenhydrat Verwertung) wichtig [9] und nicht nur dafür, das es mit den Fetten rund läuft.
Mein Fazit
Das ganze – also das eine Schilddrüsen-Unterfunktion ein erhöhtes LDL-Cholesterin zur Folge hat – ist seit mindestens 1981 bekannt [4]. Ich finde das schon ‚Krass‘, weil sehr viele Menschen bei zu hohem Cholesterin mal eben schnell Cholesterin-Senker verschrieben bekommen – aber wohl kaum einer auf die Schilddrüse schaut. Die meisten Ärzte gucken beim Blutbild in Punkto Schilddrüse (nach meiner Erfahrung nach) dann auch nur auf den TSH-Wert – der alleine mal (fast) gar nichts aussagt (-> wie ich es schon in meinem Jod & Schilddrüsen-Artikel erklärt hatte).
Grundsätzlich besteht zwischen der Schilddrüse und der Leber jedoch ein enger metabolischer Zusammenhang – ob nun bei der Umwandlung von T4 in T3, beim Abbau bzw. der Synthese von LDL und mehr [10][11]. Um die Leber nicht zu stark zu belasten übertreibe ich es deswegen insb. auch nicht mit dem Protein am Abend und betreibe auch keine ‚Fett-Mast‘ – zu Neu-Deutsch ‚Low-Carb‘. Warum? All dies belastet die Leber enorm, welche zudem noch ganz wichtig bei der Entgiftung ist – speziell in de Nacht.
Das Handeln der Ärzte ist jedoch ‚zumindest in sofern nachvollziehbar‘, weil es so in den Lei(t/d)linien steht und die Bestimmung von fT3 und fT4 im Blutbild für die Krankenkasse (und die Erstattung) extra begründet werden muss. Das all dies nichts mit dem Stand der Wissenschaft zu tun hat, dass ist eine andere Sache…
Früher war die Schilddrüsen-Cholesterin-Diagnose wohl Standard
Eingangs schon geschrieben, aber weil es so wichtig ist, nochmal: Im Zusammenhang mit diesem Artikel wurde mich auch zugetragen, das die Ärzte früher, also bevor man TSH, fT3 und fT4 überhaupt messen konnte, die Patienten bei erhöhtem Gesamt-Cholesterin bzw. LDL-Spiegel auf eine SD-Unterfunktion abgeklopft hatten (u.a. Anamnese in Bezug auf die Symptome). Nach dem nun die Schilddrüsen-Werte direkt gemessen werden können, scheint dieses Wissen in Vergessenheit geraten zu sein.
Auf das richtige Cholesterin kommt es an – und das baut der Körper selber!
Die hier beschriebenen Mechanismen sind für mich eine Bestätigung, das ein eher niedriger Cholesterin-Spiegel, hier insb. LDL um oder unter 70 mg/dl, ein Zeichen von Gesundheit ist – wie es Studien nahelegen [5]. Deswegen noch einmal der Hinweis: Steroid-Hormone werden nur aus dem endogen gebildeten Cholesterin gebildet & dafür brauchts T3 – wie auch für den Abbau von überschüssigem bzw. exogenem (Nahrungs-) LDL. Was meiner Ansicht nach auf jeden Fall schon mal hilft: Die (gesamt-) Fettzufuhr bei der Ernährung (drastisch) zu reduzieren: Auf möglichst unter 25% der Gesamtkalorien. Letzteres war ja schon Thema in meinem langen Beitrag zu Cholesterin.
Zuguter letzte frage ich mich…
Wie viele Ärzte untersuchen eigentlich die Menschen mit zu viel (LDL-) Cholesterin auf eine a) Schilddrüsenunterfunktion, b) setzen dabei angemessene Referenzwerten an und c) geben den betroffenen Menschen (neben L-Thyroxin & ggf. Thybon) dann noch hilfreiche Tips in Bezug auf eine fettarme Ernährung mit viel Gemüse?
Quelle/Links
- [1] Thyroid Disease and Lipids, Duntas, LH., Thyroid Vol. 12, No. 4., 2002 doi: 10.1089/10507250252949405
- [2] Thyroid hormone (T3) and its acetic derivative (TA3) protect low-density lipoproteins from oxidation by different mechanisms., Faure P. et al., Biochimie. 2004 Jun;86(6):411-8.
- [3] Effects of Thyroid Dysfunction on Lipid Profilem, C.V Rizos et al., Open Cardiovasc Med J. 2011; 5: 76–84., doi: 10.2174/1874192401105010076
- [4] Cholesterol metabolism in hypothyroidism and hyperthyroidism in man., Abrams J., J Lipid Res. 1981 Feb;22(2):323-38.
- [5] Optimal low-density lipoprotein is 50 to 70 mg/dl: lower is better and physiologically normal, O’Keefe, Cordain L, Harris WH, Moe RM, Vogel R., Journal Am Coll Cardiol., 2004 Jun 2, 2142-6.
- [6] Thyroid hormone action in mitochondria., Wrutniak-Cabello C., J Mol Endocrinol. 2001 Feb;26(1):67-77.
- [7] Mitochondrial T3 receptor and targets., Wrutniak-Cabello C., Mol Cell Endocrinol. 2017 Dec 15;458:112-120. doi: 10.1016/j.mce.2017.01.054.
- [8] Thyroid Hormone Action: The p43 Mitochondrial Pathway., Wrutniak-Cabello C., Methods Mol Biol. 2018;1801:163-181. doi: 10.1007/978-1-4939-7902-8_14.
- [9] Mitochondrial T3 receptor p43 regulates insulin secretion and glucose homeostasis., Blanchet E. et al., FASEB J. 2012 Jan;26(1):40-50. doi: 10.1096/fj.11-186841.
- [10] The relationship between the thyroid gland and the liver, R. Malik H. Hodgson, QJM: An International Journal of Medicine, Volume 95, Issue 9, 1 September 2002, Pages 559–569, https://doi.org/10.1093/qjmed/95.9.559
- [11] A Renewed Focus on the Association Between Thyroid Hormones and Lipid Metabolism., Duntas LH1, Brenta G2., Front Endocrinol (Lausanne). 2018 Sep 3;9:511. doi: 10.3389/fendo.2018.00511.
Der Rest dieses Beitrages ist nur für eingeloggte Freunde des Blogs einsehbar. Bitte logge Dich ein, oder schaue unter dem Menüpunkt 'Freunde des Blogs' für weitere Informationen wenn ein ernsthaftes Interesse besteht hier weiter zu lesen.






Neuste Kommentare