Schilddrüse Teil 2: Blutwerte (TSH, fT3, fT4, rT3), Antikörper (TG-AK, TPO-AK, TRAK), Ultraschall- und Unsinns-Diagnosen erklärt
Blutwerte in Bezug auf oxidativen Stress bei EHS / MCS – was gibts zu messen? Quelle: Pixabay
In diesem zweiten Teil über die Schilddrüse geht es um die diversen Blutwerte (-> TSH, fT3, fT4, rT3, TBG) und die Antikörper-Werte (TG-AK, TPO-AK, TRAK) ,welche für die Abklärung von Hashimoto und Morbus Basedow wichtig sind.
Zudem stelle ich zusätzliche Diagnose-Möglichkeiten, wie z.B. die Ultraschall-Untersuchung der Schilddrüse vor. Diese dient dazu festzustellen, wie groß das Organ ist und wie es um die Beschaffenheit des Gewebes der Schilddrüse steht. Allerdings gibt es auch Untersuchungen, die man eher nicht machen sollte, wie einen 24 Stunden Jod-Sättigungstest.
Die Top 5 der wichtigsten Dinge in diesem Artikel
- TSH als Blutwert sagt alleine (fast) nichts aus
Es sollten immer fT3, fT4 und TSH gemessen werden wenn die Schilddrüse „gecheckt“ wird. TSH ist nicht einmal ein Schilddrüsenwert. - fT4 >= 1,4 ng/dl, fT3 >= 3,4 pg/ml sind meine anzustrebenden Wohlfühlwerte
Wobei man es mit „mehr“, zumindest durch die Ergänzung mit L-Thyroxin & Co., nicht übertreiben sollte. - Ein Ultraschall der Schilddrüse sollte obligatorisch sein!
Oft ist die Schilddrüse zu klein – weswegen die Schilddrüsenwerte, speziell im Alter, abfallen - Besteht ein Verdacht auf Hashimoto, dann sind Antikörper-Bestimmung und Ultraschall zwingend!
Wenn nicht nie Werte gemacht wurden, dann würde ich alles präventiv testen lassen. - Bitte kein Jod-Sättigungstest (24h) oder TSH- bzw. T3-Suppressionstest
Mit Jod im Bereich > 10 mg „spielt man nicht“, mit „Schock“-Dosen von L-Thyroxin und Thybon auch nicht.
Folgende Themen ergeben sich für diesen Teil:
- Zur grundlegenden Bestimmung von Blutwerten
- Was sind gute Schilddrüsen-Blutwerte (fT3, fT4, TSH) und warum?
- Warum kann TSH „in der Norm“ sein, aber dennoch schlecht?
- Zu einigen Wertekonstellationen von fT3, fT4 und TSH & was diese in der Regel bedeuten
- Die Schilddrüsen-Antikörper TPO-AK (TAK), TG-AK, meist bei Hashimoto sowie TRAK (meist bei M. Basedow) erklärt
- Reverses T3 (rT3) als Hinweis auf „andere Baustellen“
- Im Zweifelsfall auch Thyroid Binding Globulin (TBG) messen?
- Schilddrüsen-Diagnostik mit Ultraschall
- Eher nicht: Szintigramm, Jod-Sättigungstest, TSH bzw. T3-Suppressionstest
- Alle Blutwerte noch einmal im Überblick
Am Ende des Artikels folgt dann mein übliches Fazit.
Hinweis: Das, was ich hier in diesem Artikel beschreibe, basiert u.a. auf eigenen Erfahrungen und vielen kleinen Recherchen. Deswegen gebe ich nicht für jede Aussage eine Referenz an. Teils sind in den verlinkten Artikeln (des Blogs) entsprechende Hinweise und Referenzen angegeben, welche hier nicht noch einmal wiederholt werden.
Inhaltsverzeichnis für den Schnellzugriff
Zur grundlegenden Bestimmung von Schilddrüsen-Blutwerten

Stop! Quelle: Pixabay
Weil es so fundamental wichtig ist:
- TSH alleine gemessen sagt gar nichts über konkrete fT3 und fT4 Werte aus!
- TSH ist kein Schilddrüsen-Wert! TSH wird von der Hypophyse ausgeschüttet bzw. produziert. Das wissen viele Ärzte nicht einmal.
- TSH sagt etwas über den Wunsch der Hypophyse an die Schilddrüse aus, jedoch wenig über die produzierten Schilddrüsen-Hormone.
- Wer nur auf TSH schaut, kann (bzw. wird) eine Unterfunktion bzw. wichtige Konversionsprobleme (T4->T3 Wandlung) in der Regel übersehen.
- Relevante Schilddrüsen-Werte sind die freien „Schilddrüsen-Hormone“, auch fT3 und fT4 abgekürzt.
- Anm.: T3 und T4 sind die jeweiligen Gesamthormonspiegel (-> frei+gebunden), wobei der größte Teil gebunden (z.B. an TBG) und nicht bioverfügbar („frei“) ist.
- Macht also beim Arzt klar, daß mindestens TSH und fT3 sowie fT4 zu bestimmen sind!
Was bei der Abnahme von Blutwerten zudem noch zu beachten ist, habe ich bereits in meinem Diagnose-Leitfaden und meinem Blutwerte-Artikel im Detail dargelegt. Hier fokussiere ich mich deswegen nur auf die wichtigsten Aspekte. Da die Schilddrüsen-Werte über den Tag durchaus schwanken, ist es für einen Vergleich sinnvoll, die Werte immer zu einer ähnlichen Zeit zu messen. Da das Messen morgens und nüchtern passieren sollte macht es keinen Sinn, dieses erst um 10 oder 11 Uhr zu tun.
- Optimal sind deswegen Termine bis 8:30 Uhr.
- Vor der Blutabnahme werden keine Nahrungsergänzungsmittel und keine (Schilddrüsen-) Hormone eingenommen. Am Vorabend wird alles wie gewohnt gemacht.
- Hohe Biotin–Dosierungen >> 1000 µg / Tag mindestens 3-4 Tag vorher absetzten. Diese können mit den Analyseverfahren kollidieren. Müssen nicht, können. [13]
Werden aus versehen doch Schilddrüsen-Hormone eingenommen, dann sollte der Termin abgesagt und auf einen anderen Tag verlegt werden. Die Blutwerte müssen immer nach dem gleichen Schema gemessen werden, da sonst kein Vergleich möglich ist.
Die zu messenden Blutwerte und die Interpretation der Ergebnisse unterscheiden sich je nachdem was man betrachten bzw. kontrollieren will:
- Erstmalige Untersuchung? -> fT3, fT4, TSH, ggf. auch alle Antikörper sowie Basisblutwerte meines Diagnoseleitfadens!
- Folgeuntersuchung nach Beginn der Einnahme von Nahrungsergänzungsmitteln? -> fT3, fT4, TSH
- Folgeuntersuchung nach Beginn der Einnahme von Schilddrüsen-Hormonen? -> fT3, fT4, TSH
- Folgeuntersuchung im Rahmen einer Kontrolle, u.a. bei (längerer) Einnahme von Schilddrüsen-Hormonen? -> fT3, fT4, TSH, ggf. auch rT3
Je nachdem wo jemand steht oder beginnt, haben die Werte unterschiedliche Bedeutung in Bezug auf
- a) Alles o.k. -> Super!
- b) weitere Untersuchungen -> z.B. Ultraschall oder Antikörper (weiter unten erklärt).
- c) Verlaufskontrolle oder
- d) Steigerungen von z.B. Schilddrüsen-Hormonen.
Um das jemandem zu erklären braucht es in der Regel einen erfahrenen Therapeuten. Das, was ich bisher an Videos von Schilddrüsen-Kongressen & Co. gesehen habe, lässt mich leider daran zweifeln, daß es viele kompetente Therapeuten gibt. Alternativ lest selber erst einmal alle Teile der Schilddrüsen-Serie durch und versucht, ein Gesamtverständnis für dieses Thema zu bekommen.
Was sind gute Schilddrüsen-Blutwerte (fT3, fT4, TSH) und warum?
Grundsätzlich sollten (freies) fT3 und (freies) fT4 hoch genug sein und TSH dazu „passen“. Was das bedeutet, erkläre ich in den nachfolgenden zwei Sektionen.
Meine eigenen Mindest-Wunsch bzw. Zielwerte, die es anzustreben bzw. zu erreichen gilt, sind:
- fT4 >= 1,4 ng/dl,
- fT3 >= 3,4 pg/ml, mit einem
- TSH-Wert grob im Bereich 0,5-1,5 µU/L,
wobei TSH unter Ergänzung von T4 (L-Thyroxin), speziell jedoch T3 (Thybon), was ich in Teil 4 beschreiben werde, auch deutlich geringer ausfallen kann (z.B. 0,01-0,03 µU/L). Ohne Ergänzung von Schilddrüsen-Hormonen sollte TSH im Bereich 0,5-1,0 und maximal 1,5 liegen. Bei jungen und sportlichen Menschen die aktiver sind, mehr Körpermasse haben, können gerade die fT3 Werte (optimal natürlich) höher ausfallen (z.B. > 4,0 pg/ml). Solche Menschen kenne ich!
Angesichts üblicher (in den letzten Jahren stark gefallener) „Referenzwerte“ von fT3 bis teils max. 3,8 pg/ml und fT4 bis teils max. 1,6 ng/dl (u.a. Labor GanzImmun) muss man sich hier stark wundern, was in der Masse der Menschen „ab geht“, da die Referenzwerte aus den 95%-Mittelwert aller Blutwerte eines Labores berechnet werden. Meint: Gute Werte sind heute „Ausreißer“, relativer Mangel scheint die neue Norm!
Ich habe „aus Spaß“ auch ChatGPT Version 4o gefragt und mit Version o1 verifiziert, was der Bereich der „Optimalwerte für maximales Potential sportlicher Menschen“, einmal ein Mann, 80 Kg, Anfang 30 und eine ältere Frau, 70 Jahre, Sportlich, 55 Kg, sei. Folgendes kam dabei heraus:
| Parameter | 30-jähriger sportlicher Mann | 70-jährige sportliche Frau |
|---|---|---|
| fT3 | 3,8–4,2 pg/mL (5,8–6,5 pmol/L) | 3,5–3,8 pg/mL (5,4–5,8 pmol/L) |
| fT4 | 1,4–1,7 ng/dL (18,0–21,9 pmol/L) | 1,3–1,6 ng/dL (16,7–20,5 pmol/L) |
ChatGPT ergänzte:
„Ein Wert im mittleren bis oberen Bereich des Referenzrahmens unterstützt einen stabilen Stoffwechsel, fördert die Knochendichte und hilft, Muskelmasse zu erhalten„ bei den Angaben zur Frau und „Ein Wert im oberen Drittel des Referenzbereichs unterstützt maximale mitochondriale Aktivität und Proteinsynthese.“ bei den Angaben zum Mann.
Aus einer Passage aus dem Editorial eines Fachmagazins passend dazu [12] (deepl.com):
„Infolgedessen steht die klinische Versorgung von Schilddrüsenpatienten vor großen Herausforderungen, vor allem vor schlecht definierten Referenzbereichen für TSH und Schilddrüsenhormone (THs) und einer anhaltend schlechten Lebensqualität bei einer beträchtlichen Untergruppe behandelter Hypothyreosepatienten.“
O.k., ja ich weiß: Ohne das Wissen um „was im System faul ist“ kann man a) so eine Frage gar nicht stellen und b) das Ergebnis nicht bewerten. Ich möchte zudem anmerken, daß solche Werte für Menschen gelten die „wirklich Gesund“ sind. Die „ChatGPT“-Werte sind keine Werte für Kranke oder Schwermetallvergiftete, bei denen es durchaus einen Grund hat, warum die Schilddrüsenwerte durch den Körper abgesenkt sind. Wenn mit Schilddrüsenhormonen ergänzt wird, dann würde ich damit deswegen auch keine „sportlichen Höchstwerte“ anpeilen, sondern sinnvolle Werte im Kontext der eigenen Gesundheit, bei denen man sich zudem gut fühlt.
Warum kann TSH „in der Norm“ sein, aber dennoch schlecht?
Der TSH-Wert hat einen Norm- bzw. Referenzwert von 0,4 bis 2,5, teilweise auch 4,0 oder Alters-abhängig bis 10 µU/L, was, mir fällt keine andere Umschreibung mehr ein, „irre“ ist. Werte um/über 4,0 pU/L weisen entweder auf eine massive Unterfunktion oder starke anderweitige Probleme hin. Gerade im „Alter“ (Frauen ab ca. Mitte 45, Männer ab ca. Mitte 50 – aber auch vorher) häufen sich hingegen die Probleme an oder mit der Schilddrüse, weil vieles inkl. des (Steroid-) Hormon-Systems nicht mehr so will oder sich verändert (-> Wechseljahre, Lifestyle-Sünden, Essgewohnheiten & Co.). Deswegen ist aber ein höheres TSH auch hier nicht „normal“.
Ein „guter“ TSH-Wert (also zwischen 0,5-1,0, max. 1,5) [2] bedeutet jedoch auch nicht, daß – wie allgemein noch oft angenommen wird a) alles o.k. ist, b) genug T4 produziert wird und c) auch nicht, daß dann genug T4 in T3 umgewandelt wird. Nein!
So kann auch ein eher „gut-unauffälliger TSH-Wert“ von 0,8-1,2 auch (chronisch) Stressbedingt sein: Der Körper fährt die Schilddrüsenfunktion herunter um das Gesamtsystem zu schützen -> TSH runter -> weniger T4 und T3 -> man wird schlapper und kann weniger ‚rumturnen‘. Das Problem: Wer hier nur auf TSH schaut, übersieht die realen Probleme mit fT3 und fT4 bzw. den dahinterliegenden Problemen, z.B. mit der Nebenniere.
TSH ist, wie weiter oben schon beschrieben, nur das regulierende Hormon für die Schilddrüse – und das funktioniert auch nur, wenn die Organe (-> insb. Schilddrüse sowie Leber) in Ordnung sind, die Co-Faktoren (-> Selen, Jod, Tyrosin, Zink, Retinol, etc.) bereit stehen – und auch der „Zentralcomputer“ (-> Hypophyse & Hypothalamus) nicht defekt sind. Zudem liegt ein gutes TSH zwischen 0,5-1 und ab 1,5 sollte auf jeden Fall im Detail geschaut werden, „was los ist“. Alles was ich hier schreibe, wird auch in Fachmagazinen & Co. bestätigt. Ein Beispiel [12] (deepl.com):
„Obwohl die TSH-Messung für die primäre Hypothyreose empfindlich ist, hat sie eine geringe Spezifität und ist nicht in der Lage, Funktionsstörungen zentralen Ursprungs zu erkennen. Isolierte TSH-Messungen können bei bestimmten physiologischen und allostatischen Bedingungen, einschließlich nicht-thyreoidaler Erkrankungen, irreführend sein.“
Auch Frau Prof. Dr. Führer, Direktorin der Klinik für Endokrinologie und Stoffwechselerkrankungen und Zentrallabor, Bereich Forschung und Lehre am Universitätsklinikum Essen sagt in einem Interview [9]:
„Wir haben früher sehr apodiktisch erzählt bekommen, dass jeder TSH-Wert über 2,5 mU/l pathologisch sei. Jetzt dürfen wir nicht ins andere Extrem verfallen nach dem Motto, alles unter einem TSH Wert von 10,0 mU/l sei harmlos. So einfach ist das nicht. Das klinische Bild ist es, was den Patienten als Individuum auszeichnet, dieses steht im Vordergrund und eben nicht ein Laborwert!„
Wem das nicht reicht, der schaue in eine aktuelle Studie von Fitzgerald et al. aus 2020 [10], in der ausgesagt wird, das fT4 Spiegel mehr Aussagekraft haben als TSH, worauf dann auch Prof. Helmut Schatz, der Deutschen Gesellschaft für Endokrinologie, positiv eingeht [1]. Zwar ist das noch nicht das ganze Bild – aber immerhin schon mal ein Ansatz beim Umdenken in Bezug auf das was ich hier schreibe. Deswegen ist unbedingt immer TSH zusammen mit dem freien T4 und freiem T3 zu messen, damit eine erste Basis-Diagnose gestellt werden kann.
Zu einigen Wertekonstellationen von fT3, fT4 und TSH & was diese in der Regel bedeuten

Schilddrüsenwerte eines Blog-Lesers mit Thybon und L-Thyroxin Ergänzung – dadurch (ganz normale) TSH-Suppremierung. Wichtig: Die freien Werte sind aus meiner Sicht eher ‚Unterkante‘ und klar noch Verbesserungswürdig.
Wenn man die Schilddrüsenhormone und TSH misst, dann verwirren teils einige Werte, weil fT3 scheinbar sehr gut (hoch) ist, fT4 aber niedrig. Manchmal sind die Schilddrüsen werte jedoch schlecht und TSH auch niedrig, was anzeigt, das der Körper nicht mehr „anfordert“. Aber warum? Ist dann alles gut – oder nicht?
Hier versuche ich einige typische Konstellationen aufzuzeigen und kurz zu erklären:
- Der Klassiker: Der TSH-Wert ist eher hoch (z.B. >2,5), die fT3 und fT4 Werte dennoch niedrig. Das weist dieses im Regelfall auf eine SD-Unterfunktion hin.
- Der Körper „will mehr Stoff“, aber das System kann irgendwie nicht „liefern“.
- Die Schutzfunktion: Der TSH Wert ist eher normal (z.B. <1,0), fT3 und/oder fT4 eher niedrig. Dann „brennt es irgendwo anders“ und der Körper regelt in die „Schutzfunktion“.
- z.B. können die Nebennieren das Problem sein (-> niedriges Cortisol, extrem hohes Cortisol).
- Alternativ kann eine beginnende Hashimoto vorliegen bzw. Knoten oder inhomogenes Gewebe in der Schilddrüse.
- Meist Nebennierenschwäche (NNS): Die fT3 & 4 Werte sind eher niedrig bzw. ungenügend und TSH ist um oder < 0,5.
- Hier „bremst“ der Körper alles ein -> Schutzfunktion! Damit sich der Mensch „nicht in Aktivitäten verbröselt“.
- Kompensation: Ist fT3 eher gut (>=3,4 pg/ml), aber fT4 (sehr) niedrig (z.B. <=1,1 ng/dl) dann kann das fT3 kompensatorisch erhöht sein.
- z.B. kleine Schilddrüse oder zu wenig fT4.
- Hier würde ich unbedingt das reverse T3 (rT3) messen. das kann hier oft erhöht sein. Da „bringt einem das hohe T3“ nicht viel.
- Umwandlungsstörung: Ist fT3 eher schlecht (<3,0 pg/ml), aber fT4 gut (z.B. >=1,4 ng/dl) dann kann das auf eine fT4->fT3 Umwandlungsstörung hinweisen.
- z.B. Mangel an Selen oder Problem mit der Leber.
Wichtig bei der Interpretation:
- Rauchen kann den TSH-Wert (fälschlicher Weise) senken, wie auch die Pille – und damit eine Unterfunktion verdecken!
- Wird Thybon (T3) gut ergänzt, dann ist der TSH-Wert meist supprimiert, meint, der Wert ist <=0,1 -> siehe auch die obenstehende Grafik.
Ist das TSH „normal niedrig“ und die Schilddrüsenwerte schlecht, weil wie in den Beispielen beschrieben, der Körper in einen Schutzmodus geht, dann sollte alles von einem „systemischen“ Spezialisten betrachtet werden. Dann sind ggf. weitere Werte zu messen (z.B. Selen, rT3, die Antikörper, TPO-AK, TG-AK, Ultraschall der Schilddrüse, optimal auch alle Steroidhormon) sowie andere Faktoren zu identifizieren.
Ach ja: Wer Werte in der pmol/l-Einheit hat und diese auf pg/ml (fT3) und ng/dl (fT4) umrechnen will, der teilt für ft3 den pmol/l Wert durch 1,536 und für fT4 teilt er den pmol/l Wert durch 12,87.
Die Schilddrüsen-Antikörper TPO-AK (TAK), TG-AK, meist bei Hashimoto sowie TRAK (meist bei M. Basedow) erklärt
Die Schilddrüsen-Autoantikörper richten sich gegen das eigene Schilddrüsengewebe und „zerstören es“. Mittels der Messung der Antikörper kann man feststellen was gerade selber bei einem „ab geht“. Ich würde diese unbedingt bei einer ersten Schilddrüsen-Untersuchung mit bestimmen lassen.
Folgende Antikörper werden in der Regel gemessen, u.a. um Morbus Basedow oder Hashimoto auszuschließen bzw. zu bestätigen:
- TPO-Antikörper: Richten sich gegen die Thyreoperoxidase (TPO), ein Enzym mit dem die SD aus der (Tyrosin basierenden) Aminosäure Thyreoglobulin & Jod u.a. T4 baut. In Folge wird die Produktion von Schilddrüsenhormonen gehemmt. Dies kann zur Zerstörung der Schilddrüsenzellen führen und langfristig eine Schilddrüsenunterfunktion (Hypothyreose) verursachen.
- Hinweis: TPO-AK sind vor allem bei Hashimoto-Thyreoiditis erhöht, teils auch bei M. Basedow.
- Wichtig: Bei der Zerstörung des Gewebes kann es teils (in „Schüben“) zu hohen Freisetzungen von T4, in Folge auch T3, kommen.
- TG-Antikörper: Greifen Thyreoglobulin (TG), ein Speicherprotein, an, was die Speicherung und Freisetzung von Schilddrüsenhormonen beeinträchtigen kann. Die direkte schädigende Wirkung der TG-AK auf die Schilddrüse ist geringer als die von TPO-AK
- Hinweis: Häufig ein Hinweis auf Hashimoto.
- TRAK (TSH-Rezeptor Antikörper): Richten sich gegen den TSH-Rezeptor (-> Thyreoidea-stimulierendes Hormon-Rezeptor), der sich auf der Oberfläche von Schilddrüsenzellen befindet. Der TSH-Rezeptor ist der Schalter, über den die Hypophyse die Produktion und Freisetzung der Schilddrüsenhormone T3 und T4 steuert. Nun wird auch ohne TSH-Signal „freudig drauf los produziert“, was die Überfunktion auslöst.
- Hinweis: Ist typisch für Morbus-Basedow (-> oft, aber nicht immer, auch hervorstehende Augäpfel).
Bei einer vermuteten Hashimoto bzw. schlechten fT3/fT4 Werten, empfiehlt es sich also, unbedingt TPO-AK und auch TG-AK zu messen. Sind fT3/fT4 hingegen auffällig hoch (und passt der TSH Wert nicht dazu) sollte meiner Ansicht nach zusätzlich auch TRAK gemessen werden. Danach muss die Diagnose mittels Ultraschall der Schilddrüse bestätigt werden. Oft ist diese im Fall von Hashimoto klein, inhomogen und hat ein echoarmes Gewebe, bzw. ein echoreiches bei einem Hashi-Schub. Doch dazu weiter unten mehr.
Ist TRAK hoch, sollte auf Morbus Basedow geprüft werden, ebenfalls mittels Ultraschall der Schilddrüse. Eine Basedow-Schilddrüse ist groß (wächst) und hat so genannte „autonome Areale“, welche ohne Kontrolle große Mengen an SD-Hormonen ausschütten können, welche zu den Symptomen führen. In der Regel wird eine operative Entfernung oder eine Radiojod-Therapie angeboten. Ich würde nur eine operative Entfernung erwägen, wobei sichergestellt sein muss, daß der Chirurg diese OP am „Fließband“ macht.
Nun noch etwas wichtiges: TPO-AK und TG-AK können „gut aussehen“, weil der Hashimoto-Schub bereits vorbei ist und der Körper (ggf. temporär) die AK-Produktion zurückfährt. Die Blutwerte sehen dann zwar „Top“ aus, aber das bedeutet nichts. Aussagekräftig ist in diesem Fall nur ein Ultraschall der Schilddrüse. Deswegen: Anfangsdiagnose immer mit allen Blutwerten + Ultraschall!
Ach ja: Es ist extrem wichtig, daß die Nebenschilddrüse bei der OP nicht entfernt und nicht beschädigt wird. Diese ist u.a. für den Calcium-Stoffwechsel und PTH zuständig. Nach der Entfernung der Schilddrüse muss zudem unbedingt, zeitgleich, mit der T3/T4 (L-Thyroxin, Thybon) Ersatztherapie begonnen werden. Ohne Schilddrüse ergeben sich hier, „je nachdem“, entgültige Zieldosierungen von in der Regel um 175 µg L-Thyroxin und 20 µg Thybon bei Menschen um 55-80 Kg.
Reverses T3 (rT3) als Hinweis auf „andere Baustellen“
Der fT3-Wert erscheint „Super“, aber irgendetwas stimmt doch nicht. Kann das sein? Ja!, speziell bei chronischem Stress, bei hohem (hs)CRP bzw. anderen hohen Entzündungswerten, hohem Cortisol (-> Nebennierenschwäche, NNS), Mangelernährung (-> u.a. Kaloriendefizit), Leber– und Nierenerkrankungen, Morbus Basedow, etc.
Das meist nicht bestimmte reverse T3 (rT3) ist eine inaktive Form von T3, die entsteht, wenn T4 durch das Enzym Deiodinase Typ 3 (D3) umgewandelt wird. rT3 hat keine hormonelle Wirkung, da es nicht an T3-Rezeptoren binden und keine Genexpression regulieren kann. Es wird unter normalen Bedingungen in geringen Mengen produziert und schnell abgebaut. Allerdings kann rT3, wenn es im Übermaß produziert wird,
- die Synthese von „richtigem“ (f)T3 begrenzen, so das die systemische Verfügbarkeit von (f)T3 sinkt,
- eventuell die Transportproteine für T4 und T3 (-> Thyroxin-bindendes Globulin (TBG) sowie Transthyretin (TTR)) mit rT3 „absättigen“ und so für T4/T3 weniger verfügbar machen.
- Meint: Die fT3/4 Werte sehen gut aus – aber es wird nicht „verteilt“.
Wenn man nur fT3 misst, fällt das jedoch oft nicht auf. Dies kann auch unter Ergänzung mit Thybon passieren, wenn das System bei chronischen Entzündungen „zu hoch gefahren“ wird. Für mich war oft auffällig das rT3 dann hoch war, wenn fT3 sehr gut schien, fT4 oft (etwas) niedrig erschien, jedoch fast immer (hs)CRP erhöht war. Das ganze ist klar ein Schutzmechanismus des Körpers, um den Stoffwechsel kurz und ggf. Mittelfristig zu begrenzen. Dr. Kharrazian schreibt [7]:
„Zur Bildung von rT3 kommt es typischerweise in Fällen von extremem Stress, zum Beispiel bei einem schweren Trauma, einer Operation oder einer anderen chronischen Belastung.“
Leider wird rT3 kaum gemessen, wozu ich noch eine eigene Anekdote aus einem freien Labor habe. Die Aussage des Laborarztes war inhaltlich grob:
„rT3 machen wir leider nicht selbst, das schicken wir zu Ganzimmun. Dieser Wert wird kaum verlangt. Früher gab es noch ein paar andere Labore, die aber diesen Parameter aus dem Programm genommen haben. Die meisten Ärzte können den Wert nicht interpretieren und wissen nicht, wie sie ein Problem behandeln könnten.“
Bedeutet: rT3 wird faktisch nicht gemessen, weil viele Ärzte, welche nicht einmal fT3 und fT4 verstehen, dann noch einen weiteren Wert hätten, den sie nicht verstehen.
„Praktisch“ problematisch an einem hohen rT3 ist, daß der Körper auch zusätzliches T4 (-> als L-Thyroxin Tablette) teilweise in rT3 wandelt – aber nicht in T3. Um rT3 zu senken muss jedoch das chronische Problem, gefunden und angegangen werden.
Im Zweifelsfall auch Thyroid Binding Globulin (TBG) messen?
Thyroid Binding Globulin (TBG) ist ein Transportprotein, das im Blut vorkommt und von der Leber synthetisiert wird. Es gehört zur Familie der Serumglobuline und ist das wichtigste Transportprotein für die Schilddrüsenhormone Thyroxin (T4) und Trijodthyronin (T3). Zusammen mit anderen Proteinen wie Transthyretin (TTR) und Albumin sorgt TBG für den Transport und die Verteilung von Schilddrüsenhormonen im Körper. Veränderungen im TBG-Spiegel wirken sich primär auf gebundene Hormone aus, wobei die freien Hormone (fT4 und fT3) durch Rückkopplungsmechanismen stabil gehalten werden. TBG kann also wie ein „Reservoir“ für T3 & T4 angesehen werden.
Durch was wird TBG nun beeinflusst? Durch 3 relevante Faktoren:
- Östrogene in der Schwangerschaft regulieren TBG hoch (-> durch Hemmung des Abbaus in der Leber),
- ein hohes Cortisol (-> Stress) regelt das TBG herunter,
- ein hohes Testosteron das TBG ebenfalls herunter.
- Zudem hat die Leberfunktion einen Einfluss auf TBG, weil es dort synthetisiert wird sowie
- die Niere, wo es bei schweren Störungen zum Proteinverlust und damit auch zum Verlust von TBG kommt.
Bedeutet:
- Ein hohes TBG stabilisiert die Schilddrüsenhormonspiegel während der Schwangerschaft, indem es mehr T4 und T3 im gebundenen (reserve) Zustand hält.
- Ein „Akut“, also kurzzeitig hohes Cortisol, führt hingegen zu einem niedrigeren TBG-Spiegel, so dass weniger T4 und T3 an das Protein gebunden werden können. Dadurch steigt der Anteil der freien Schilddrüsenhormone (fT4 und fT3) im Blut vorübergehend an.
- Aber: Langfristig wird jedoch durch ein hohes Cortisol die T4->T3 Umwandlung sowie TSH gehemmt.
- Eine sehr stark belastete Leber kann ggf. zu niedergieren TBG-Spiegeln führen oder es schwanken lassen.
Frage: Macht es nun Sinn, TBG zu messen? Ich selber messe es in der Regel nicht.
TBG ist für mich nur indikativ, wenn es niedrig ist und dann dazu führen könnte, daß die Schwankungen bei fT3 und fT4 situationsbezogen größer sein könnten. Das geht einher mit sehr hohem Cortisol bzw. einer eingeschränkten Leberfunktion, also Werten, die grundsätzlich bei initialen Blutuntersuchungen auch geprüft werden sollten. Einzig, wenn die Standardparameter (TSH, fT4, fT3) nicht zusammenpassen oder ein Verdacht auf genetische TBG-Anomalien (extrem selten) bzw. schwere Nieren- oder Leberpathologien bestehen, wäre es für mich eventuell angebracht, TBG bestimmen zu lassen.
Schilddrüsen-Diagnostik mit Ultraschall
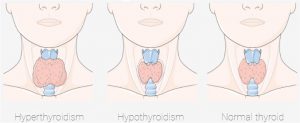
Verschiedene Größen der Schilddrüse – vergrößert durch Gewebevermehrung (z.B. Jodmangel, Knoten, etc,), verkleinert (z.B. durch Hashi-Anlage) und ‚Normalgröße‘. Quelle: smart.servier.com. Lizenz: CC BY SA 3.0
Bei der Suche nach den Ursachen einer Schilddrüsen Unter- oder Überfunktion, ggf. auch Hashimoto oder Morbus-Basedow und insbesondere vor jedem Versuch, die Zufuhr von Jod dramatisch zu erhöhen (-> also über ca. 200-400 µg/Tag) sollte (aus meiner Sicht) ein Check der Schilddrüse passieren. Gerade eine höhere Jod-Zufuhr bei Hashimoto, Morbus-Basedow, Knoten, Zysten oder inhomogenen Gewebe, selbst wenn noch nicht auffällig, ist keine gute Idee. Absolut ungut!
Ziel der Untersuchung ist, einen Bericht zu bekommen, auf dem Folgendes vermerkt ist:
- Wie ist die Gewebebeschaffenheit? Stichworte für den Befund sind oft:
- Homogen / Inhomogen: Beschreibt das echographische Muster.
- Echonormal / Echoarm / Echoreich: Gibt Aufschluss über die Echogenität (Vergleich zur umgebenden Halsmuskulatur oder Referenzstrukturen). Bei Echoreich „ist viel los“, oft bei einem Hashimoto- (-> Entzündungs-) Schub oder M. Basedow.
- Knoten: Sollten hinsichtlich Anzahl, Lage (rechter oder linker Lappen), Größe und Binnenstruktur beschrieben werden (solide, zystisch, gemischt), „heiß“ oder „kalt“.
- Zysten: Sind flüssigkeitsgefüllte Strukturen; „echofrei“ im Ultraschall mit dorsaler Schallverstärkung.
- Autonome Areale: Sind immer „heiß“. Oft Differenzierung nur mit der Szintigrafie möglich.
- Wie steht es um die Größe der Schilddrüse?
- Links und Rechts: Die Angaben sollten in Milliliter (ml), jeweils getrennt für die linke und rechte Seite geschehen.
- Alternativ in Länge, Breite und Tiefe in cm.
- Links und Rechts: Die Angaben sollten in Milliliter (ml), jeweils getrennt für die linke und rechte Seite geschehen.
Zur Erklärung:
- Knoten und Zysten werden teils verwechselt.
- „Kalte Knoten“: Produzieren keine oder wenig T4/SD-Hormone -> muss beobachtet werden.
- Wenn noch nicht „entartet“ kann bei adäquater Ergänzung mit SD-Hormonen (-> TSH-Suppression) die Größe ggf. reduziert werden.
- Kalte Knoten sind mit einem potentiellen Risiko für SD-Karzinom assoziiert und sollten beobachtet werden -> Wachstumsdynamik.
- „Heiße Knoten“: Diese Produzieren viel T4/SD-Hormone -> muss beobachtet werden.
- Oft bei Morbus Basedow.
- In der Regel geringes Risiko für SD-Karzinome, jedoch Problematisch bei Wachstumsdynamik durch unkontrollierte Ausschüttung von SD-Hormonen.
- „Kalte Knoten“: Produzieren keine oder wenig T4/SD-Hormone -> muss beobachtet werden.
- Zysten weisen sehr oft auf einen Progesteron-Mangel hin.
- Echoarm (aber auch Echoreich) gilt als verdächtig in Bezug auf viele Schilddrüsenerkrankungen, z.B. Hashimoto-Thyreoiditis.
- Autonome Areale sind immer „heiß“ – und sind abgekoppelt vom Regulations-System. Können auf Morbus Basedow hinweisen.
- Stark vaskularisiert: Eine verstärkte Durchblutung in diesem Bereich kann auf M. Basedow, Entzündungen, Adenome, „heiße Knoten“ oder ein Karzinom hinweisen.
- Kleine Schilddrüsen (Männer <12-15 ml, Frauen <10-12 ml), mit inhomogenen und echoarmen Gewebe weisen oft auf Hashimoto hin.
- Klar zu kleine Schilddrüsen (Männer <=10 ml, Frauen <=8 ml) mit homogenem und echonormalem Gewebe sind oft der Grund für niedriges fT4 und fT3!
- Sehr große Schilddrüsen: Hier muss zwischen Basedow, Jodmangel oder Hashimoto mit kompensatorischen Gewebewachstum unterschieden werden.
- Schilddrüse o.k. (Männer >=15 ml, besser > 18 ml, Frauen >12 ml, besser > 15 ml) und keine auffälligen Befunde.
In den Fällen 1.-6.. sollten die entsprechenden Antikörper gemessen (-> TG-AK und TPO-AK bei Hashimoto-Verdacht, TRAK und TG-AK bei Basedow), um eine Diagnose auszuschließen bzw. zu bestätigen. Teilweise muss zur Detailabklärung auch eine weitere bildgebende Untersuchung wie ein Szintigramm durchgeführt werden, weil der Ultraschall dies nicht leisten kann.
Im 7ten Fall, also bei sehr niedrigen fT3/4 Werten (fT4 <= 1,0 fT3 < 2,8), wird der Betroffene meist nicht um eine Ergänzung L-Thyroxin (T4) und ggf. Thybon (T3) herumkommen, es sei denn, er kann seine Schilddrüse „groß zaubern“. Hier helfen in der Regel auch keine Mikronährstoffe, selbst wenn diese im Mangel sind.
Suboptimale oder schlechte fT3/4-Werte bei Fall 9. können in der Regel über das angehen anderer Baustellen, auffüllen von Mikronährstoffen & Co. in einen „guten Bereich“ gebracht werden. Zumindest ist das Potential da. In Teil 3 schreibe ich darüber.
Zur Berechnung der Größe der Schilddrüse (wenn das der diagnostizierende Therapeut nicht macht) verweise ich auf Wikibooks – falls der Arzt nur die Millimeter (Länge, Breite, Höhe) angibt [7]. Bei Wikibooks steht dann in einer Tabelle zu den Normalwerten bei Erwachsenen (je links und rechts):
- Breite 1,4 – 2 cm
- Tiefe 1,4 – 2 cm
- Länge 3 – 4,5 cm
Zur Berechnung des Volumens (unter der Annahme, dass es sich bei einem Schilddrüsenlappen um ein Rotationsellipsoid handelt) [11]:
Volumen [ml] =Tiefe [cm] x Breite [cm] x Höhe [cm] *0,478
Wobei dann natürlich die rechte & die linke Seite addiert werden müssen.
Ist das alles (Größe, Gewebe) nicht „Supergrün„, dann würde ich mehr als vorsichtig mit irgendwelchen Jod-Eigenversuchen ohne weitere Messwerte sein (u.a. fT3, fT4, TPO, rT3, Selen, Test anderer Co-Faktoren sowie Werte vom Steroid-Hormonsystem). Ergänzungen bei Jod sollten 200 µg / Tag nicht überschreiten, wenn das Organ nicht in Ordnung ist. Zudem ist Jod nur einer von vielen Faktoren.
Eher nicht: Szintigramm, Jod-Sättigungstest, TSH bzw. T3-Suppressionstest
Bei einer Auswahl von alternativ- und schulmedizinischen Diagnostik-Verfahren würde ich „etwas Vorsicht“ walten lassen – bzw. diese selber komplett ablehnen. Welche Tests meine ich?
- Szintigramm: Die Szintigrafie arbeitet mit (recht kontroversen) Kontrastmitteln – und ist aus meiner Sicht eine Diagnostik die nur in Spezial- bzw. Ausnahmefällen gerechtfertigt wäre.
- Meint: Ich würde diese nur erwägen, wenn vorab per Ultraschall-Diagnose ‚autonome Knoten und/oder Areale‚ oder ‚nicht klar/eindeutig definierbaren Knoten‚ festgestellt werden, die zwingend weiterer Abklärung bedürfen. Dann muss man aus meiner Sicht in diesen „sauren Apfel“ beißen.
- TSH bzw. T3-Suppressionstest: Hier wird schnell mit L-Thyroxin (T4) oder Thybon (T3) gesteigert mit dem Ziel TSH zu unterdrücken. Die Hormone werden jedoch auch schnell abgesetzt.
- Meint: Das Ganze hat massive Nebenwirkungen und starke Einflüsse auf die Regulation der Hypophyse und des Hypothalamus. Test folgert auf jeden Falle Risiken von Herzrasen, Schwitzen, Nervosität durch abrupt gesteigertes T3, sowie nach dem Absetzen Probleme durch das Fehlen adäquater T4- und T3-Spiegel, bis sich das Regulationssystem wieder „eingeschwungen“ hat.
- Die Frage ist zudem: Was das Ergebnis in der Praxis für einen Mehrwert bieten soll? Sollte das ganze zur Bestimmung eines autonomen Knotens oder Areals diesen, dann sollte die SD-Diagnostik dieses mittels ‚Farb-Doppler‘ feststellen können, alternativ per Szintigramm. Erst wenn dann noch etwas unklar ist…
- (24 Stunden) Jod-Sättigungstest bzw. Belastungstest (nach Brownstein & Abraham): Hier werden bis zu 50 mg Jod (Iodoral) auf einmal eingenommen mit dem Ziel den Urin auf die Menge des ausgeschiedenen Jods zu untersuchen und um zu schätzen wie viel im Körper verbleibt.
- Die Annahme ist, das innerhalb von 24h >90% des Jod über den Urin wieder ausgeschieden werden, wenn eine gute Jodversorgung vorlag.
- Das Problem: Leider entbehrt diese Annahme (und der Test) eine sinnvollen Grundlage [8], so daß der Test zu 98-99% immer eine Jod-Unterversorgung anzeigt (nach eigenen Zahlen von Brownstein und Flechas bei >8000 Patienten). Wer meine Ansicht dazu lesen will: Hier Klicken!
Noch zur Szintigrafie: Dort wird in der Regel mit Technetium-99m (Tc-99m), einem radioaktiven Isotop des chemischen Elements Technetium gearbeitet. Es gilt als besonders nützlich in der Szintigrafie, da es eine kurze Halbwertszeit von ca. 6 Stunden hat und eine „geringe Strahlenbelastung“ für den Patienten angegeben wird. Tc-99m ist ein Gamma-Strahler (-> Energie: ca. 140 keV) der chemisch an Trägermoleküle gekoppelt, so das es gezielt(er) in bestimmten Organen aufgenommen werden (z. B. Schilddrüse, Knochen, Herz, Nieren). Nach wenigen Stunden verlässt es (nach Lehrbuch) den Körper größtenteils über die Nieren und den Urin. Ich würde so etwas nur machen, wenn es nicht vermeidbar ist und definitiv davon ausgegangen wird, das es wichtige Hinweise bringt, u.a. ob OP oder nicht, etc.
In Bezug auf Jod denkt daran: Gerade beim letzten Test haben die Wundergeschichten anderer Menschen, speziell in Foren und Büchern, meist nichts mit der eigenen (speziellen) Situation zu tun. Oft wird nur über anfängliche Erfolge berichtet, aber nicht über die Nachteile, welche sich oft erst zeitverzögert, 1-2 Jahre später, einstellen. Jod in extremen Dosierungen (> 1-2 mg / Tag) ist in der Regel ein Rezept für weitere Probleme. Mehr als 200 µg / Tag würde ich nicht pauschal ergänzen. [4][5][6]. In meinem Jod-Artikel räume ich auch mit all den „Hörensagen“ zu Jodzufuhren in Japan [3] auf, die oft in der alternativen Literatur angegeben werden.
Alle Blutwerte noch einmal im Überblick
Nachfolgend noch einmal alle besprochenen Werte, sowie die beiden wichtigsten Nebennieren-Werte (DHEA-S + Cortisol), welche auch starken Einfluss auf die Schilddrüsenhormone haben. Diese beiden Werte sollte unbedingt auch gemessen werden wenn das erste mal die Schilddrüsen-Werte bestimmt werden!, wobei ich die Details in meiner Serie zu den Nebennieren beschrieben habe.
Wichtig: Die angegebenen Werte sind keine Referenzwerte, sondern meine „Optimalwerte“:
| Wert | Bedeutung | „Meine“ Optimalwerte | Bedeutung zu hoher Wert | Bedeutung zu niedriger Wert |
|---|---|---|---|---|
| TSH (Thyreoidea-stimulierendes Hormon) | Regt die Schilddrüse zur Produktion von T4 und T3 an; Indikator für die Schilddrüsenfunktion. | 0,5 – 1,5 mU/l. Bei Thybon-Gabe irrelevant | Kann auf eine Hypothyreose (Unterfunktion) hindeuten. | Kann auf eine Hyperthyreose (Überfunktion) oder eine Suppression durch Ergänzung mit L-Thyroxin / Thybon hindeuten. |
| fT4 (freies Thyroxin) | Hauptsächlich von der Schilddrüse produziertes Hormon; Vorläufer von T3. | 1,4-1,6 ng/dl | Kann auf eine Hyperthyreose (Überfunktion) hindeuten (selten bzw. zu viel L-Thyroxin) | Kann auf eine Hypothyreose (Unterfunktion) hindeuten. |
| fT3 (freies Trijodthyronin) | Biologisch aktives Schilddrüsenhormon; entsteht größtenteils durch Umwandlung von T4. | 3,4-3,8 pg/ml (Jung, gesund, sportlich auch bis 4,2 pg/ml) | Kann auf eine Hyperthyreose (Überfunktion) hindeuten (selten bzw. zu viel Thybon) | Kann auf eine Hypothyreose (Unterfunktion) oder bei guten fT4-Werten auf eine Konversionsstörung (T4 zu T3) hindeuten. |
| rT3 (reverses Trijodthyronin) | Inaktive Form von T3; entsteht durch alternative Umwandlung von T4. | 90-219 pg/ml (GanzImmun) | Kann auf Stress, Fasten oder Erkrankungen hinweisen, welche die T4-zu-T3-Konversion beeinträchtigen. | Selten klinisch relevant. |
| TBG (Thyroxin-bindendes Globulin) | Transportprotein für Schilddrüsenhormone im Blut. | 15 – 30 mg/l | Kann durch Östrogene (z. B. Schwangerschaft, orale Kontrazeptiva) erhöht sein. | Kann durch Androgene, nephrotisches Syndrom (-> Niere) oder Lebererkrankungen vermindert sein. |
| Cortisol | „Stresshormon“; beeinflusst den Stoffwechsel und die Immunantwort, aber auch TSH und die T4->T3 Umwandlung | Morgens bis 8:30: 15-22 µg/dl | Vermindertes TSH, sowie T4-> T3 Wandlung, mehr rT3 | Vermindertes TSH, sowie T4-> T3 Wandlung, mehr rT3 |
| DHEA-S | Vorläuferhormon für Androgene und Östrogene; produziert in den Nebennieren. | > 250 µg/dl (Alters- und Geschlechtsabhängig) | In der Regel spielt das keine Rolle | Kann auf Nebenniereninsuffizienz oder Schwäche (NNS) hinweisen. Vermindertes TSH, sowie T4-> T3 Wandlung |
Mein Fazit
Ich hoffe, daß meine Leser an diesem Punkt nicht komplett „abgefüllt“ sind. All das Wissen, was in diesem Beitrag steht hat sich bei mir und meiner Hormon-Fee über Jahre angesammelt und ist hier sehr kompakt aufgeschrieben. Es ist also angemessen, diesen Beitrag auszudrucken und in Ruhe mehrfach zu lesen.
Egal wie, ob über Lebenspraktiken, Nahrungsergänzungsmittel, welche unterstützten können (-> Teil 3) oder mittels Schilddrüsen-Hormonen, bei z.B. schlechten Werten und zu kleiner Schilddrüse oder Hashimoto -> mein persönliches Ziel ist es, zwei Werte im Zielbereich zu halten:
- fT4 >= 1,4 ng/dl
- fT3 >= 3,4 pg/ml
- zudem rT3 im mittleren Bereich.
Erst dann fängt für mich „das Leben an“. Damit meine ich, das es auch mehr sein darf, speziell bei fT3 und den individuellen Umständen. Das hört sich ggf. übertrieben an, aber wer weiß was Werte von fT4 < 1,0 und von fT3 < 2,8 in der gelebten Praxis bedeuten und den Unterschied erfahren hat, weiß, was ich meine. Es ist wie Autofahren mit angezogener Handbremse.
Wichtig: Meine Optimalwerte bedeuten nicht, dass man mittels Schilddrüsen-Hormonen versuchen sollte gute Werte zu steigern, oder schlechte Werte bis an die obere Grenze meiner Optimalwerte zu treiben!
Werte, leicht unter dem unteren Bereich der Optimalwerte, können meist mit natürlichen Methoden gesteigert werden. Werte, die stark unter meinen Optimalwerten liegen, sollten nur langsam, auch nach Befinden, und erst einmal nur knapp über die untere Schwelle meiner Optimalwerte gesteigert werden. Ausgenommen eine zu kleine Schilddrüse (oder keiner mehr) hat es oft einen Grund, warum die Werte dort sind, wo sie sind. Das Ziel, die freien Werte der Schilddrüsenhormone zu erhöhen ist nicht, „Superman“ oder „Superwoman“ zu werden, sondern einen ausgewogenen Kompromiss aus genügender Stoffwechselaktivität (-> Lebensqualität, Gesundheit) zu finden.
Wie nun gute bzw. bessere Schilddrüsen-Werte zu erreichen sind,
- ggf. ohne Schilddrüsenhormone, solange das Organ 1a Top-in-Ordnung ist bzw.
- mit Schilddrüsen-Hormonen wenn Hashimoto oder eine zu kleine Schilddrüse vorliegt,
ist dann „Stoff“ für die beiden nächsten Teile dieser Serie.
Links / Quellen
- [1] Revolution in der Schilddrüsendiagnostik: Soll TSH von Thyroxin „entthront“ werden?, Medizinische Kurznachrichten der Deutschen Gesellschaft für Endokrinologie, Prof. Helmut Schatz, Bochum, 23. Mai 2020
- [2] Ray Peat’s Newsletter, November 2005,, Ray Peat, PO Box 5764 Eugene, OR 97405
- [3] Assessment of Japanese iodine intake based on seaweed consumption in Japan: A literature-based analysis, Theodore T Zava and David T Zava, Thyroid Res. 2011; 4: 14.
- [4] Why Don Bennett does not give out DIY (Do It Yourself) iodine information like he does with B12 & D, Don Bennet, Health 101
- [5] The Iodine Issue, By Don Bennett, DAS, November, 2013
- [6] The Great Iodine Debate, June 22, 2009 By Weston A Price Foundation
- [7] Schilddrüsenunterfunktion und Hashimoto anders behandeln – Wenn Sie sich trotz normaler Blutwerte schlecht fühlen – Die 22 Muster der Schilddrüsenunterfunktion, Dr. Datis Kharrazian, VAK Verlag, 2016, ISBN 978-3-86731-120-5 (Leseprobe)
- [8] Evaluation of the Iodine Loading Test: Urine Iodine Excretion Kinetics after Consumption of 50 mg Iodine/Iodide, Theodore Zava, Research Associate, ZRT Laboratory, From the Townsend Letter, January 2013
- [9] Diagnostik und Therapie ändern sich!, Interview von Thomas Meißner mit Prof Dr. Führer, Ärzte-Zeitung, 15.6.2016 (Backup)
- [10] Clinical parameters are more likely to be associated with thyroid hormone levels than with TSH levels: a systematic review and meta-analysis, Dr. Stephen Paul Fitzgerald et al., Thyroid, 29 Apr 2020, doi: 10.1089/thy.2019.0535
- [11] Sonographie: Schilddrüse, Wikibooks
- [12] Editorial: “Homeostasis and Allostasis of Thyroid Function“, Johannes W. Dietrich et al., Front. Endocrinol., 05 June 2018 | https://doi.org/10.3389/fendo.2018.00287
- [13] Biotin kann Laborergebnis verfälschen, ÄrzteZeitung, 15.9.2019
Der Rest dieses Beitrages ist nur für eingeloggte Freunde des Blogs einsehbar. Bitte logge Dich ein, oder schaue unter dem Menüpunkt 'Freunde des Blogs' für weitere Informationen wenn ein ernsthaftes Interesse besteht hier weiter zu lesen.







Neuste Kommentare